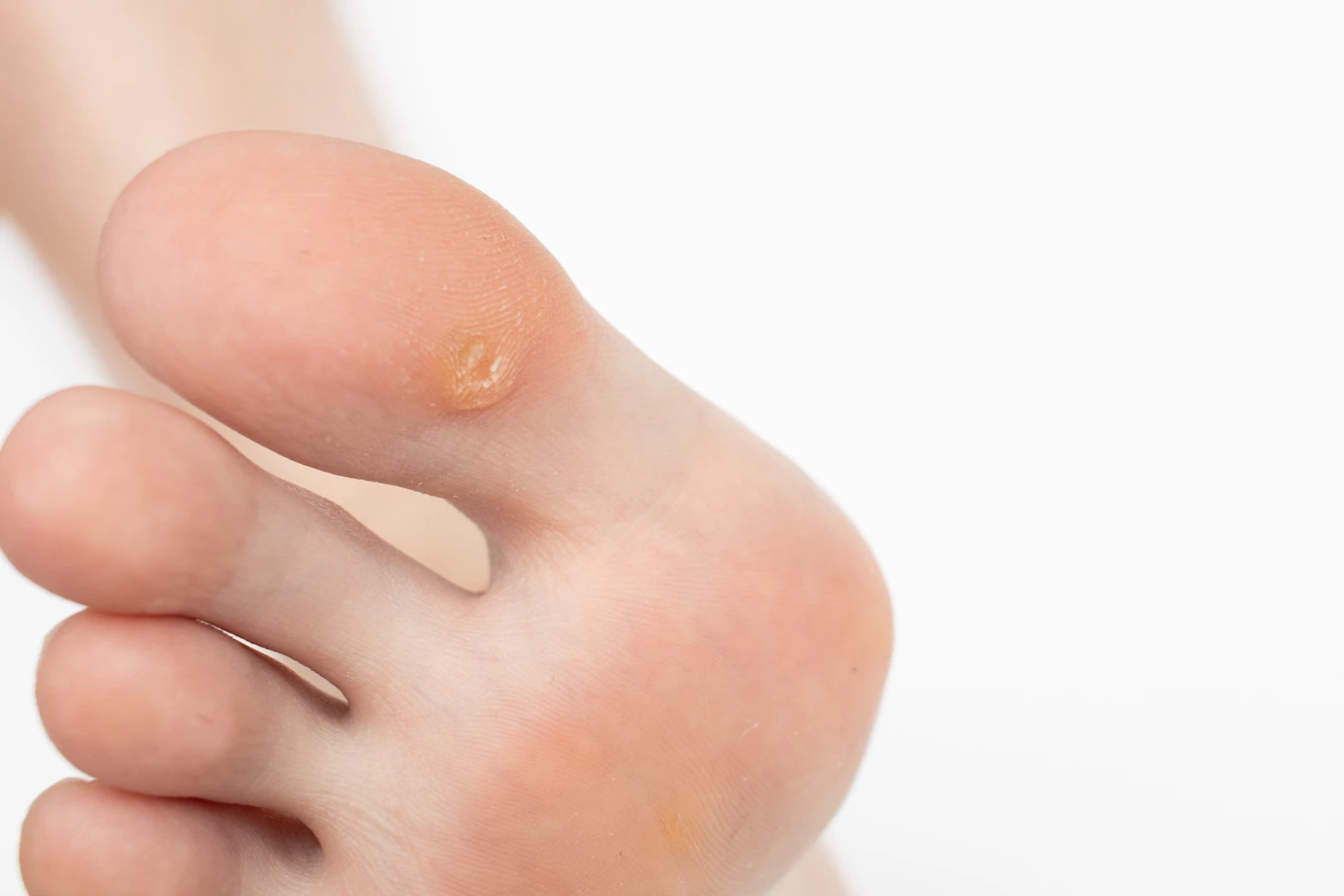
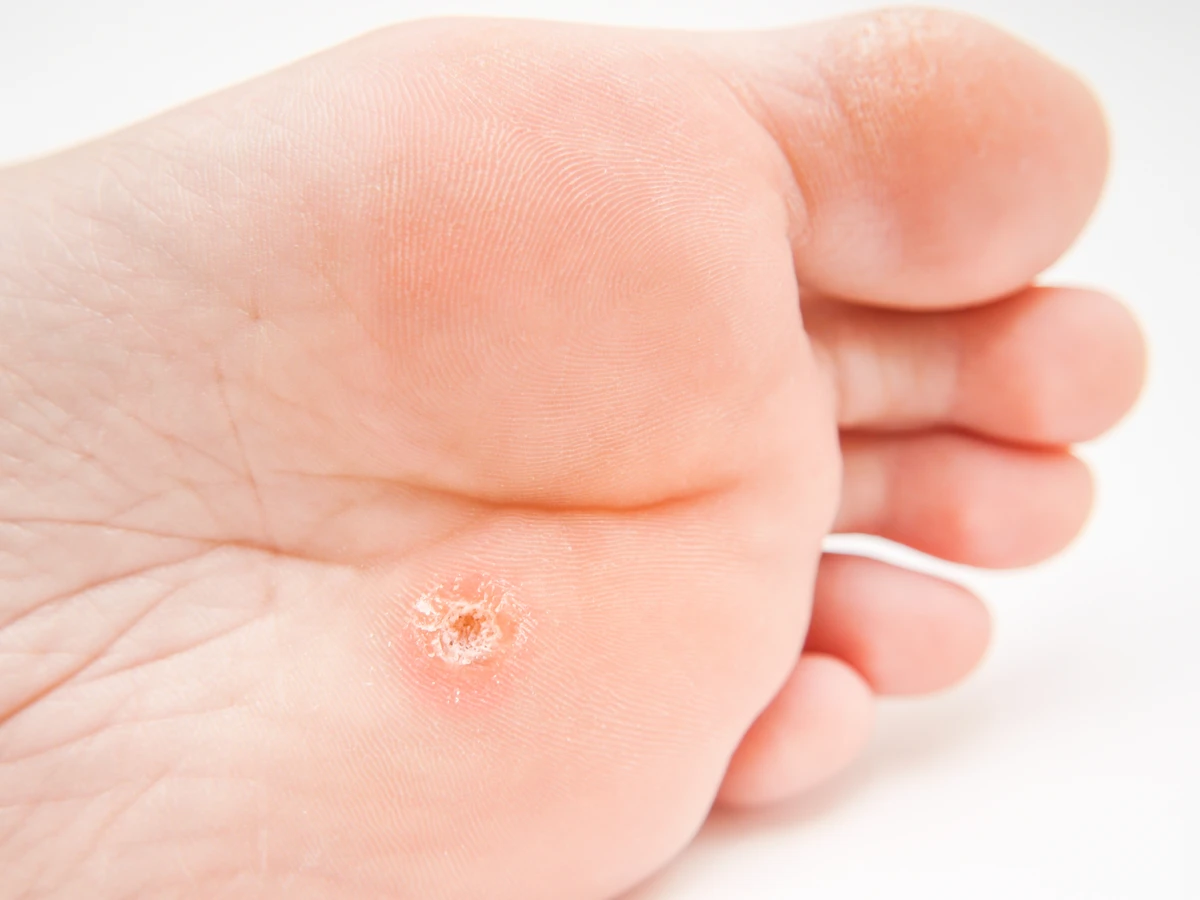
Skąd biorą się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te niewielkie narośla mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach, stopach, palcach, a czasem również na twarzy czy narządach płciowych. Zrozumienie, skąd biorą się kurzajki, jest kluczowe dla ich skutecznego zapobiegania i leczenia. Wirus HPV jest bardzo powszechny, a jego różne typy odpowiadają za powstawanie odmiennych rodzajów brodawek.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami. Wirus wnika do organizmu przez drobne skaleczenia, zadrapania lub pęknięcia naskórka. W miejscach, gdzie skóra jest cieńsza lub bardziej narażona na uszkodzenia, wirus ma ułatwioną drogę wnikania. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się pierwsze widoczne zmiany skórne.
Ważne jest, aby pamiętać, że kurzajki są zakaźne. Oznacza to, że mogą przenosić się z jednej części ciała na drugą lub na inne osoby. Drapanie lub skubanie kurzajek może prowadzić do rozprzestrzeniania wirusa, tworząc nowe brodawki. Podobnie, korzystanie ze wspólnych ręczników, obuwia czy przyborów higieny osobistej w miejscach publicznych, takich jak baseny czy siłownie, stanowi potencjalne ryzyko infekcji. Odporność organizmu odgrywa znaczącą rolę w tym, jak szybko wirus jest zwalczany i czy w ogóle dojdzie do rozwoju kurzajki.
Dlatego też profilaktyka, polegająca na dbaniu o higienę i unikanie bezpośredniego kontaktu z potencjalnymi źródłami zakażenia, jest niezwykle istotna. Wiedza o mechanizmach przenoszenia wirusa pozwala na świadome podejmowanie działań zapobiegawczych, minimalizując ryzyko infekcji i rozwinięcia się nieestetycznych, czasem bolesnych zmian skórnych, jakimi są kurzajki.
Wpływ wirusa brodawczaka ludzkiego na powstawanie kurzajek
Główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Istnieje ponad 100 różnych typów tego wirusa, a niektóre z nich są odpowiedzialne za rozwój brodawek skórnych. Wirus ten atakuje komórki naskórka, powodując ich nadmierne namnażanie się i prowadząc do powstania charakterystycznych zmian. Nie każdy kontakt z wirusem oznacza jednak rozwój kurzajki – wiele infekcji przebiega bezobjawowo, a układ odpornościowy samodzielnie radzi sobie z wirusem.
Gdy wirus HPV wniknie do organizmu, zazwyczaj poprzez drobne uszkodzenia naskórka, zaczyna się namnażać w komórkach skóry. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być bardzo zróżnicowany. Trwa on zazwyczaj od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus pozostaje niewidoczny, a jego obecność jest jedynie potencjalnym zagrożeniem.
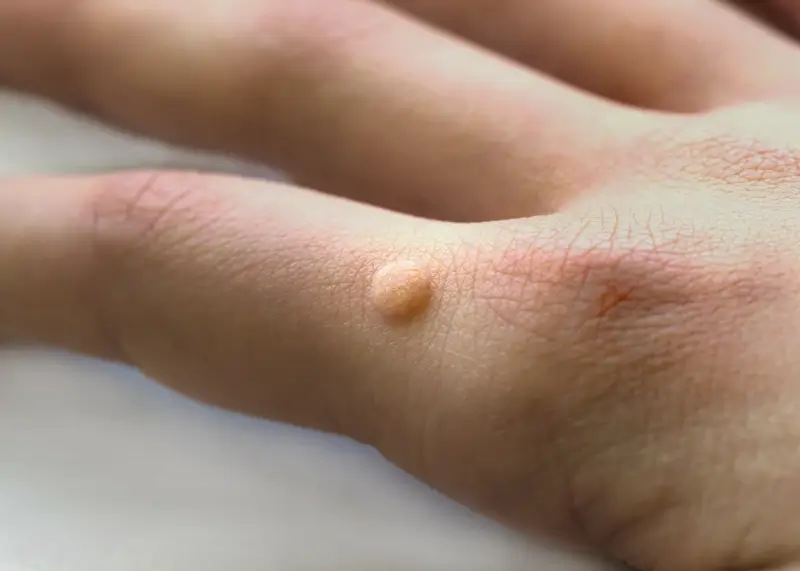
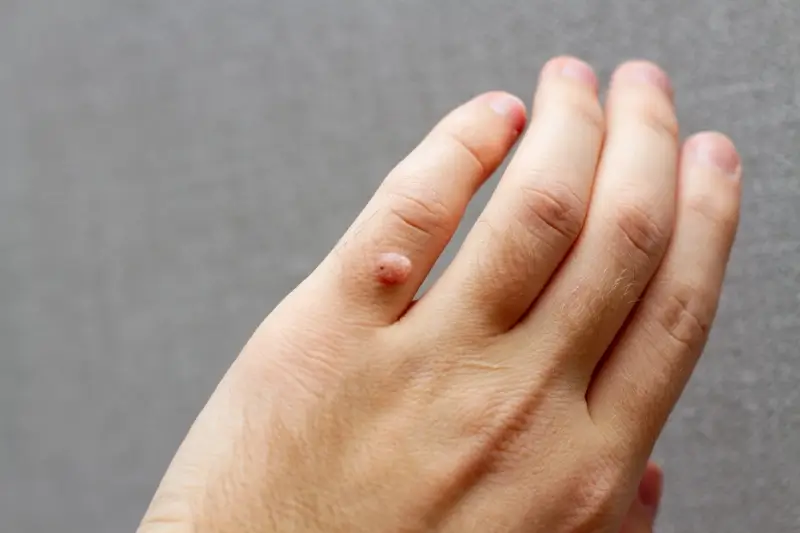
Typowe miejsca występowania kurzajek to dłonie i stopy, ponieważ te obszary ciała są najczęściej narażone na kontakt z wirusem. Na dłoniach pojawiają się brodawki zwykłe, a na stopach – brodawki podeszwowe, które mogą być bolesne podczas chodzenia ze względu na nacisk wywierany przez wagę ciała. Wirus HPV może również powodować inne typy brodawek, takie jak brodawki płaskie czy brodawki narządów płciowych (kłykciny kończyste), które wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Odporność organizmu odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, zakażone wirusem HIV lub przyjmujące leki immunosupresyjne, są bardziej podatne na rozwój brodawek i mogą mieć trudności z ich usunięciem. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, również częściej borykają się z tym problemem. Zrozumienie tej zależności jest ważne dla osób, które doświadczają nawracających kurzajek.
Czynniki sprzyjające powstawaniu i rozprzestrzenianiu się kurzajek
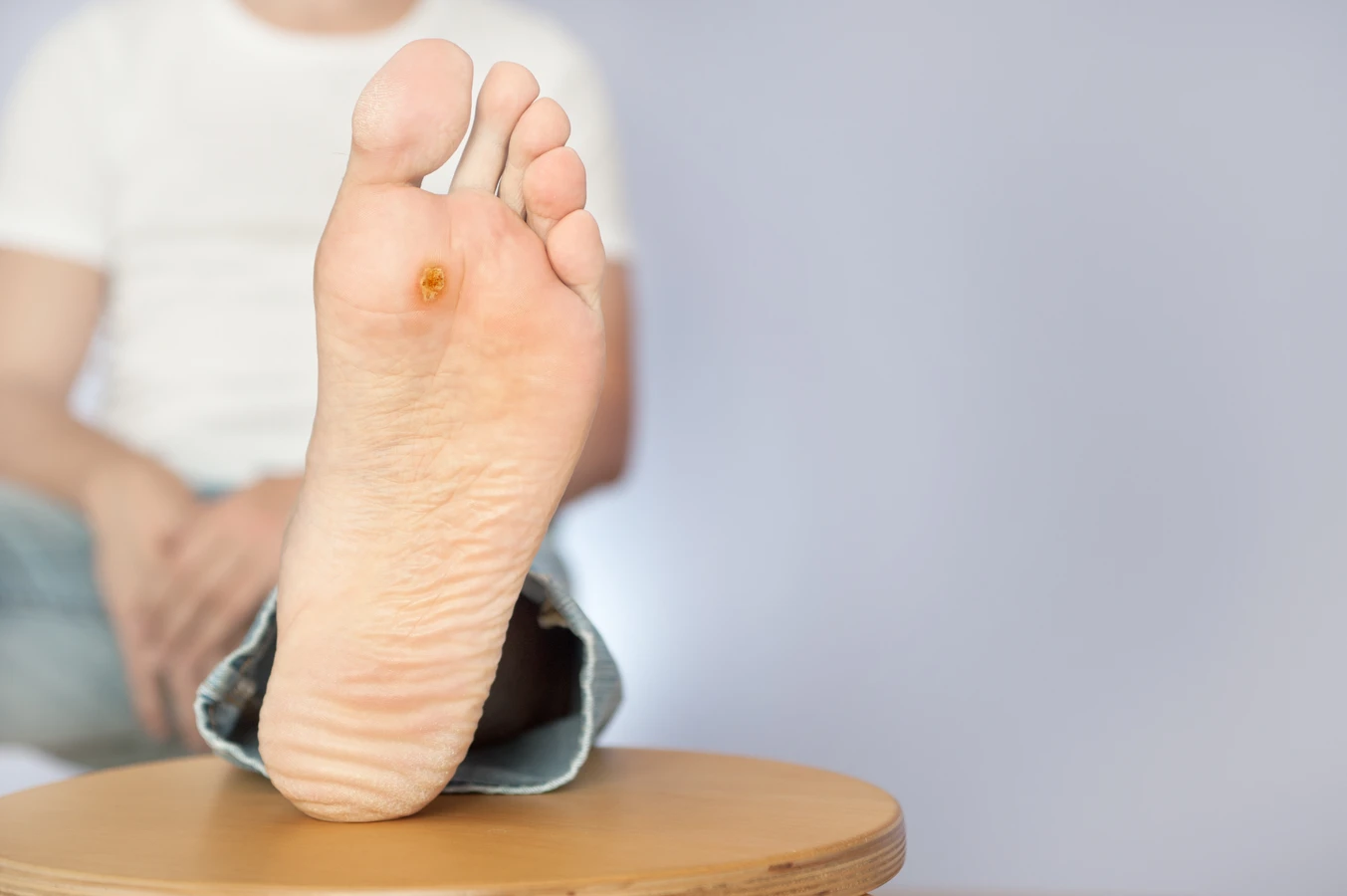
Wilgotne i ciepłe środowisko stanowi idealne warunki do rozwoju i przetrwania wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, szatnie czy siłownie są częstymi ogniskami zakażeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem obecnym na mokrych powierzchniach. Wirus może przetrwać na nich przez pewien czas, czekając na kolejnego „gospodarza”.
Drobne uszkodzenia skóry, takie jak skaleczenia, otarcia, pęknięcia czy odciski, otwierają drogę wirusowi HPV do wniknięcia do organizmu. Skóra stanowi naturalną barierę ochronną, ale jej ciągłość przerwana przez niewielkie urazy ułatwia wirusowi przedostanie się do głębszych warstw naskórka. Osoby, które często cierpią na suchość skóry lub mają tendencję do jej pękania, są bardziej narażone.
Bezpośredni kontakt z osobą zakażoną lub jej rzeczami jest najczęstszym sposobem przenoszenia wirusa. Dotyczy to zarówno bezpośredniego kontaktu skóra do skóry, jak i korzystania ze wspólnych przedmiotów, takich jak ręczniki, ubrania, narzędzia do manicure czy przybory higieny osobistej. Szczególnie niebezpieczne jest dotykanie kurzajek, a następnie innych części ciała, co może prowadzić do auto-zakażenia i rozprzestrzeniania się brodawek.
Niektóre grupy zawodowe lub osoby prowadzące określony tryb życia mogą być bardziej narażone na zakażenie. Pracownicy salonów kosmetycznych, fizjoterapeuci, pracownicy służby zdrowia, a także osoby aktywnie korzystające z obiektów sportowych, takich jak siłownie czy baseny, powinny zachować szczególną ostrożność. Dbanie o higienę osobistą, stosowanie rękawiczek ochronnych tam, gdzie jest to wskazane, oraz unikanie chodzenia boso w miejscach publicznych to podstawowe środki zapobiegawcze, które pomagają zminimalizować ryzyko zakażenia.
Jakie są rodzaje kurzajek i gdzie najczęściej występują?
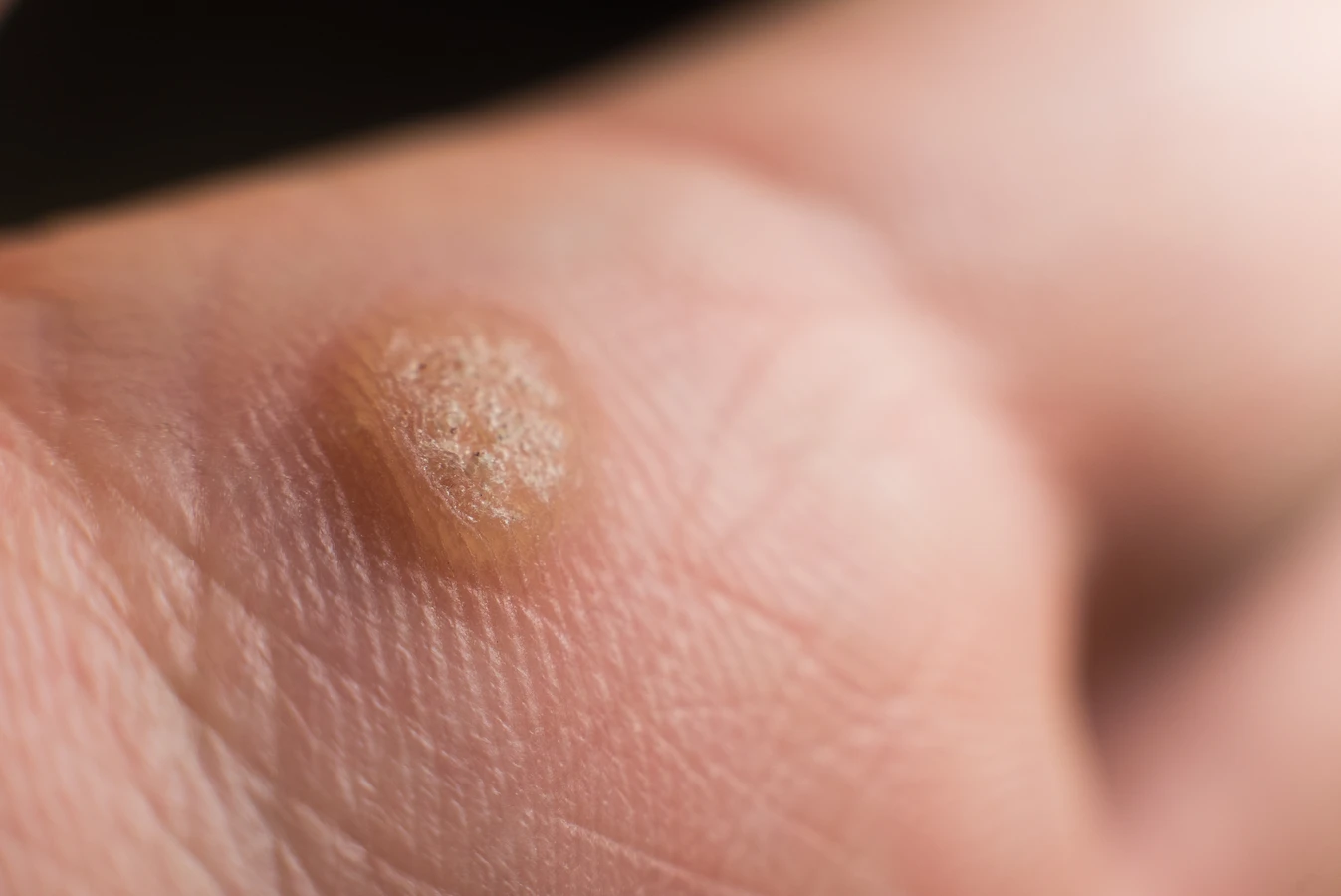
Kurzajki, choć potocznie nazywane jednym terminem, występują w różnych formach i lokalizacjach, w zależności od typu wirusa HPV, który je wywołał. Zrozumienie tych różnic jest istotne zarówno dla diagnostyki, jak i dla wyboru odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, nierówną powierzchnią i mogą przyjmować kolor skóry lub być lekko ciemniejsze. Pojawiają się one zazwyczaj na palcach dłoni, grzbietach rąk, ale mogą występować również na łokciach czy kolanach.
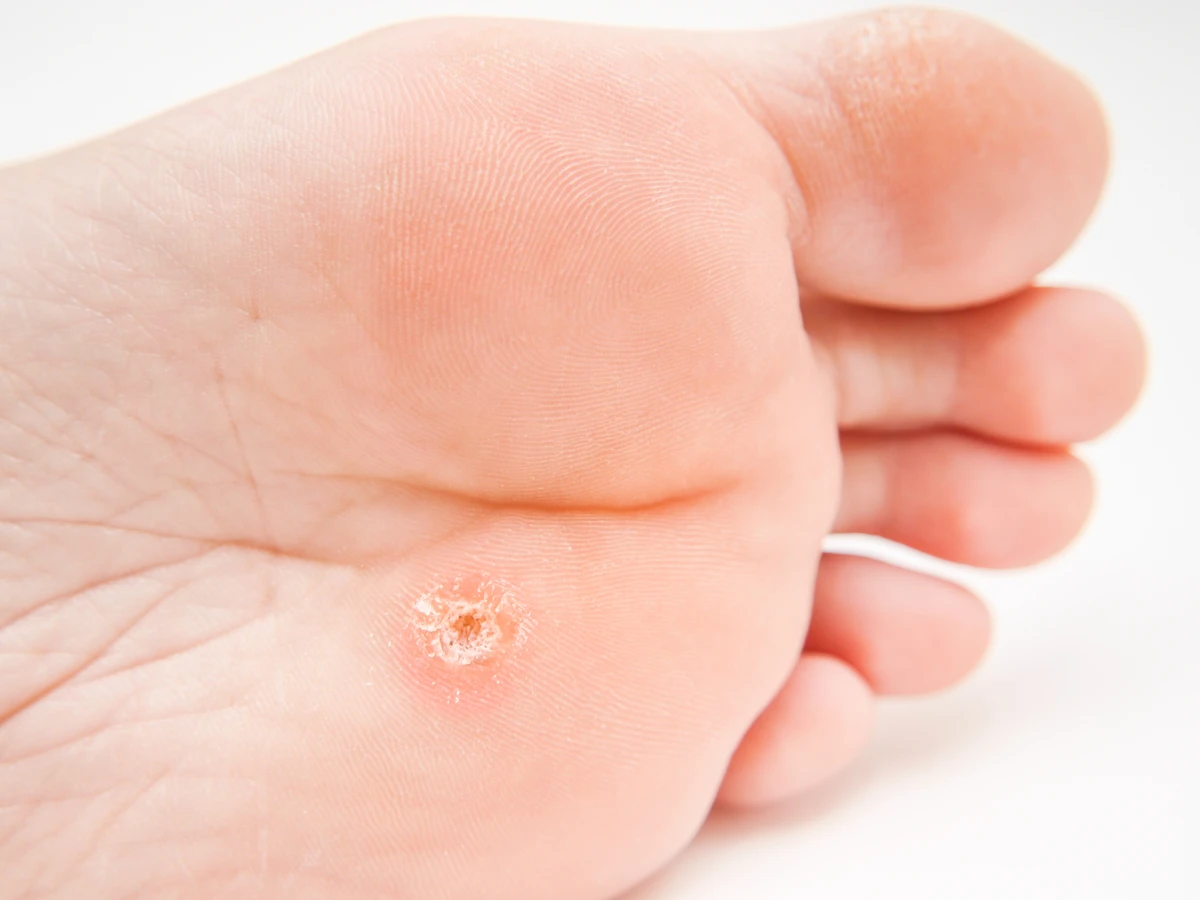
Brodawki podeszwowe, znane również jako kurzajki stóp, to kolejny powszechny rodzaj. Występują one na podeszwach stóp, często w miejscach narażonych na ucisk podczas chodzenia. Mogą być bardzo bolesne, a ich powierzchnia bywa pokryta drobnymi, czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Czasami mogą przypominać odciski, co utrudnia ich samodzielną identyfikację i leczenie.
Brodawki płaskie zazwyczaj pojawiają się na twarzy, szyi, dłoniach lub przedramionach. Mają gładką powierzchnię i są lekko uniesione ponad skórę, często mają kolor cielisty lub lekko brązowy. Mogą występować w większych skupiskach i są bardziej powszechne u dzieci i młodzieży. Z kolei brodawki nitkowate (palczaste) to długie, cienkie narośla, które najczęściej pojawiają się na twarzy, zwłaszcza wokół nosa, ust i na powiekach.
Brodawki narządów płciowych, czyli kłykciny kończyste, wywoływane są przez inne typy wirusa HPV niż te powodujące brodawki skórne na kończynach czy twarzy. Są to zmiany przenoszone drogą płciową i wymagają odrębnej diagnostyki i leczenia, często pod nadzorem lekarza specjalisty. Mogą przyjmować postać kalafiorowatych narośli lub płaskich zmian.
Warto zaznaczyć, że niektóre rodzaje brodawek, szczególnie te wywołane przez typy HPV o wysokim potencjale onkogennym, mogą zwiększać ryzyko rozwoju nowotworów. Dlatego też, zwłaszcza w przypadku brodawek narządów płciowych lub zmian budzących jakiekolwiek wątpliwości, konieczna jest konsultacja lekarska. Właściwa diagnoza pozwala na zastosowanie najskuteczniejszej terapii i zapobiega ewentualnym powikłaniom.
Domowe sposoby na kurzajki a interwencja medyczna
Wiele osób, po zauważeniu kurzajki, szuka rozwiązań w domowych apteczkach lub sięga po sprawdzone przez lata metody babuni. Istnieje szereg domowych sposobów, które teoretycznie mogą pomóc w usunięciu kurzajki, jednak ich skuteczność jest często ograniczona, a ryzyko powikłań lub niepełnego wyleczenia – znaczące. Należą do nich między innymi okłady z sody oczyszczonej, stosowanie kwasu salicylowego dostępnego bez recepty w formie plastrów czy płynów, czy nawet próby „wyrywania” brodawki. Należy jednak pamiętać, że kurzajki są zmianami wirusowymi, a ich usunięcie mechaniczne bez zniszczenia wirusa może prowadzić do ich szybkiego odrastania, a nawet rozprzestrzeniania się.
Kwas salicylowy, choć jest składnikiem wielu preparatów do leczenia kurzajek dostępnych w aptekach, wymaga ostrożnego stosowania. Może on podrażniać zdrową skórę wokół brodawki, powodując zaczerwienienie, pieczenie, a nawet ból. Dlatego tak ważne jest precyzyjne aplikowanie preparatu bezpośrednio na kurzajkę i ochrona otaczającej skóry, na przykład za pomocą wazeliny. Mimo wszystko, nawet przy prawidłowym stosowaniu, domowe metody mogą wymagać wielu tygodni cierpliwości i regularności, a nie zawsze przynoszą oczekiwane rezultaty.
W przypadku, gdy domowe sposoby okazują się nieskuteczne, kurzajki są liczne, bolesne, szybko się rozprzestrzeniają, znajdują się w trudnodostępnych miejscach (np. na twarzy, narządach płciowych) lub gdy układ odpornościowy jest osłabiony, zdecydowanie zaleca się konsultację z lekarzem. Dermatolog lub lekarz rodzinny może zaproponować profesjonalne metody leczenia, które są zazwyczaj szybsze i bardziej skuteczne.
Do metod medycznych zalicza się między innymi kriototerapię, czyli zamrażanie kurzajki ciekłym azotem. Jest to jedna z najpopularniejszych metod, która powoduje zniszczenie zainfekowanych komórek. Inne opcje to elektrokoagulacja (wypalanie kurzajki prądem), łyżeczkowanie (chirurgiczne usunięcie), czy stosowanie silniejszych preparatów kwasowych na receptę. W niektórych przypadkach lekarz może zdecydować o laserowym usunięciu brodawki lub zastosowaniu terapii immunologicznej. Wybór metody zależy od rodzaju, wielkości i lokalizacji kurzajki, a także od ogólnego stanu zdrowia pacjenta. Warto podkreślić, że profesjonalna interwencja medyczna minimalizuje ryzyko nawrotów i powikłań, zapewniając szybsze i pewniejsze pozbycie się problemu.
Zapobieganie nawrotom kurzajek i dbanie o zdrową skórę
Po skutecznym usunięciu kurzajki kluczowe staje się zapobieganie jej nawrotom oraz ogólne dbanie o kondycję skóry. Ponieważ kurzajki są wywoływane przez wirusa HPV, który często pozostaje w organizmie w stanie uśpienia, istnieje ryzyko reaktywacji infekcji, szczególnie w okresach osłabienia odporności. Podstawą profilaktyki jest przede wszystkim utrzymanie silnego układu immunologicznego. Regularna aktywność fizyczna, zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu oraz unikanie przewlekłego stresu to filary dobrej odporności, która skutecznie chroni przed wieloma infekcjami, w tym przed wirusem brodawczaka.
Higiena osobista odgrywa nieocenioną rolę w zapobieganiu rozprzestrzenianiu się wirusa. Należy unikać chodzenia boso w miejscach publicznych, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice. W takich miejscach zawsze warto nosić klapki lub specjalne obuwie ochronne. Po powrocie do domu należy dokładnie umyć stopy i dłonie. Warto również zwracać uwagę na stan obuwia – powinno być ono przewiewne i dopasowane, aby zapobiegać nadmiernemu poceniu się stóp, które sprzyja rozwojowi wirusów.
Unikanie kontaktu z osobami z widocznymi kurzajkami jest również ważnym elementem profilaktyki. Należy również powstrzymać się od drapania, skubania czy wyciskania istniejących zmian skórnych, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub zakażenia innych osób. Jeśli korzystamy z jednego ręcznika, powinniśmy upewnić się, że jest on czysty i przeznaczony wyłącznie dla nas. Szczególną ostrożność należy zachować w przypadku osób z obniżoną odpornością, np. małych dzieci, osób starszych czy przewlekle chorych.
Dbanie o skórę, utrzymanie jej nawilżonej i elastycznej, również stanowi pewną formę ochrony. Sucha, popękana skóra jest bardziej podatna na wnikanie wirusów. Regularne stosowanie kremów nawilżających, szczególnie po kontakcie z wodą lub w okresach suchego powietrza, może pomóc w utrzymaniu integralności bariery skórnej. W przypadku, gdy kurzajki pojawiają się nawracająco, warto skonsultować się z lekarzem, który może zlecić dodatkowe badania lub zaproponować profilaktyczne metody leczenia, takie jak szczepienia przeciwko niektórym typom wirusa HPV.