Antybiotyk na zapalenie okostnej zęba
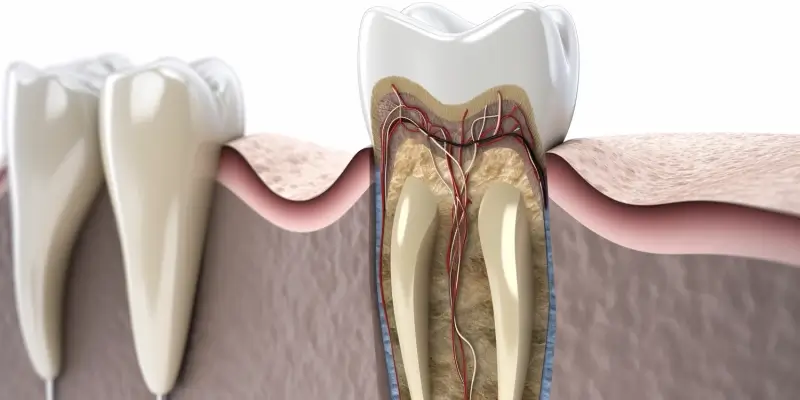
Zapalenie okostnej zęba, znane również jako periostitis, to poważna infekcja bakteryjna, która wymaga natychmiastowej interwencji medycznej. Okostna, cienka błona otaczająca kość szczęki lub żuchwy, staje się miejscem rozprzestrzeniania się bakterii, co prowadzi do silnego bólu, obrzęku i gorączki. Kluczowym elementem leczenia jest odpowiednio dobrany antybiotyk na zapalenie okostnej zęba, który zwalczy przyczynę infekcji. Bez właściwej terapii antybiotykowej stan zapalny może postępować, prowadząc do poważniejszych komplikacji, takich jak ropień podokostnowy czy nawet sepsa. Dlatego też, przy pierwszych objawach zapalenia okostnej, niezbędna jest konsultacja z lekarzem stomatologiem, który oceni sytuację i przepisze najskuteczniejszy antybiotyk.
Wybór antybiotyku zależy od wielu czynników, w tym od rodzaju i nasilenia infekcji, stanu ogólnego pacjenta, obecności alergii na leki oraz potencjalnych interakcji z innymi przyjmowanymi medykamentami. Stomatolog bierze pod uwagę wszystkie te aspekty, aby zapewnić maksymalną skuteczność leczenia przy minimalnym ryzyku wystąpienia skutków ubocznych. Niewłaściwie dobrany antybiotyk lub zbyt krótki czas jego przyjmowania może doprowadzić do nawrotu choroby lub rozwoju oporności bakterii na leki. Zrozumienie mechanizmu działania antybiotyków i ich roli w leczeniu zapalenia okostnej jest kluczowe dla szybkiego powrotu do zdrowia i uniknięcia długotrwałych konsekwencji.
Pierwszym krokiem w leczeniu zapalenia okostnej jest zwykle drenaż miejsca zakażenia, jeśli jest to możliwe. Po usunięciu źródła infekcji, antybiotykoterapia stanowi podstawę dalszego postępowania. Działanie antybiotyku polega na eliminacji bakterii odpowiedzialnych za stan zapalny, co prowadzi do stopniowego zmniejszenia bólu, obrzęku i innych objawów. Ważne jest, aby ściśle przestrzegać zaleceń lekarza dotyczących dawkowania i czasu trwania terapii, nawet jeśli objawy zaczną ustępować wcześniej. Przedwczesne przerwanie leczenia antybiotykiem może skutkować powrotem infekcji i rozwojem lekooporności bakterii.
Najczęściej przepisywane antybiotyki na zapalenie okostnej zęba i ich działanie
W leczeniu zapalenia okostnej zęba stomatolodzy najczęściej sięgają po antybiotyki z grupy penicylin, zwłaszcza amoksycylinę, często w połączeniu z kwasem klawulanowym, który zwiększa jej spektrum działania przeciwbakteryjnego. Penicyliny działają poprzez hamowanie syntezy ściany komórkowej bakterii, co prowadzi do ich śmierci. Są one zazwyczaj dobrze tolerowane i skuteczne przeciwko większości bakterii gram-dodatnich i niektórych gram-ujemnych, które często wywołują infekcje jamy ustnej. W przypadku alergii na penicyliny, lekarz może przepisać antybiotyki z grupy cefalosporyn lub makrolidów, takich jak azytromycyna czy klarytromycyna.
Makrolidy stanowią alternatywę dla pacjentów uczulonych na penicyliny. Działają one poprzez wiązanie się z podjednostką 50S rybosomu bakteryjnego, co zaburza syntezę białek niezbędnych do życia bakterii. Azytromycyna, dzięki swojej długiemu okresowi półtrwania, często wystarcza do podania w jednej dawce dziennie przez kilka dni, co ułatwia przestrzeganie zaleceń terapeutycznych. Klarytromycyna jest kolejnym przykładem makrolidu, który wykazuje szerokie spektrum działania przeciwbakteryjnego i jest często stosowana w leczeniu infekcji jamy ustnej.
W cięższych przypadkach lub gdy infekcja jest oporna na standardowe leczenie, lekarz może zdecydować o przepisaniu antybiotyków z grupy fluorochinolonów, takich jak ciprofloksacyna lub lewofloksacyna. Działają one poprzez hamowanie enzymów bakteryjnych odpowiedzialnych za replikację DNA. Fluorochinolony są zazwyczaj zarezerwowane dla sytuacji, gdy inne opcje terapeutyczne okazały się nieskuteczne, ze względu na potencjalne skutki uboczne i ryzyko rozwoju oporności. Niezależnie od przepisanego antybiotyku, kluczowe jest przestrzeganie zaleceń lekarza i ukończenie pełnej kuracji, aby zapewnić skuteczne zwalczenie infekcji i zapobiec jej nawrotom.
Jak skutecznie dobrać antybiotyk na zapalenie okostnej zęba
Dobór odpowiedniego antybiotyku na zapalenie okostnej zęba jest procesem złożonym, wymagającym profesjonalnej oceny stomatologa. Lekarz bierze pod uwagę wiele czynników, aby zapewnić maksymalną skuteczność terapii i zminimalizować ryzyko wystąpienia działań niepożądanych. Kluczowe znaczenie ma identyfikacja czynnika etiologicznego, czyli rodzaju bakterii odpowiedzialnych za infekcję. W tym celu lekarz może zlecić badania mikrobiologiczne, choć w praktyce klinicznej często opiera się na doświadczeniu i wiedzy o najczęstszych patogenach wywołujących zapalenie okostnej.
Stan ogólny pacjenta odgrywa równie ważną rolę. Osoby z osłabionym układem odpornościowym, chorobami przewlekłymi (takimi jak cukrzyca czy choroby serca) lub przyjmujące leki immunosupresyjne mogą wymagać silniejszych antybiotyków lub dłuższej terapii. Alergie na leki to kolejny istotny czynnik. Pacjenci z historią reakcji alergicznych na antybiotyki z grupy penicylin muszą być leczeni alternatywnymi środkami, takimi jak makrolidy czy cefalosporyny, przy czym należy zachować ostrożność, ponieważ mogą wystąpić reakcje krzyżowe.
Oto lista kluczowych czynników branych pod uwagę przy doborze antybiotyku:
- Rodzaj i nasilenie infekcji.
- Potencjalne drobnoustroje chorobotwórcze.
- Historia alergii na leki u pacjenta.
- Obecność chorób przewlekłych i przyjmowane leki.
- Stan nerek i wątroby pacjenta, wpływający na metabolizm i wydalanie leków.
- Potencjalne interakcje z innymi przyjmowanymi lekami.
- Wyniki ewentualnych badań mikrobiologicznych.
Decyzja o wyborze antybiotyku powinna być zawsze podejmowana przez wykwalifikowanego lekarza stomatologa. Samodzielne przyjmowanie antybiotyków lub stosowanie leków przepisanych dla kogoś innego jest skrajnie niebezpieczne i może prowadzić do poważnych konsekwencji zdrowotnych, w tym do rozwoju oporności bakterii na antybiotyki, co stanowi globalne zagrożenie dla zdrowia publicznego. Właściwe zastosowanie antybiotyku, zgodnie z zaleceniami lekarza, jest kluczem do skutecznego leczenia zapalenia okostnej i szybkiego powrotu do pełnego zdrowia.
Długość terapii antybiotykowej na zapalenie okostnej zęba
Czas trwania terapii antybiotykowej w przypadku zapalenia okostnej zęba jest zmienny i zależy od wielu czynników, takich jak ciężkość infekcji, rodzaj przepisanych antybiotyków oraz indywidualna odpowiedź pacjenta na leczenie. Zazwyczaj kuracja antybiotykowa trwa od 5 do 10 dni. Krótszy okres może być niewystarczający do całkowitego wyeliminowania bakterii, podczas gdy dłuższy może zwiększać ryzyko wystąpienia skutków ubocznych i rozwoju oporności. Kluczowe jest, aby przyjmować antybiotyk przez cały zalecony przez lekarza okres, nawet jeśli objawy ustąpią wcześniej.
Przedwczesne przerwanie leczenia antybiotykiem może prowadzić do nawrotu infekcji. Pozostałe w organizmie bakterie, które nie zostały całkowicie zniszczone, mogą zacząć się namnażać, powodując ponowne pojawienie się bólu, obrzęku i gorączki. Co gorsza, bakterie, które przetrwały, mogą stać się bardziej odporne na działanie tego konkretnego antybiotyku, co utrudni leczenie w przyszłości. Dlatego też, ścisłe przestrzeganie zaleceń lekarskich dotyczących długości terapii jest absolutnie fundamentalne dla skutecznego wyleczenia zapalenia okostnej.
Lekarz stomatolog, decydując o długości terapii, bierze pod uwagę m.in. ogólny stan zdrowia pacjenta, obecność chorób współistniejących oraz nasilenie objawów klinicznych. W przypadkach szczególnie ciężkich lub powikłanych, lekarz może zdecydować o wydłużeniu okresu przyjmowania antybiotyku lub konieczności zmiany leku. Regularne wizyty kontrolne u stomatologa podczas trwania antybiotykoterapii pozwalają na monitorowanie postępów leczenia i ewentualne wprowadzenie modyfikacji w planie terapeutycznym. Ważne jest, aby w razie jakichkolwiek wątpliwości lub niepokojących objawów skonsultować się z lekarzem prowadzącym.
Możliwe skutki uboczne przyjmowania antybiotyków na zapalenie okostnej
Antybiotyki, choć niezbędne w leczeniu zapalenia okostnej zęba, mogą powodować szereg działań niepożądanych. Najczęściej zgłaszanymi skutkami ubocznymi są problemy żołądkowo-jelitowe, takie jak nudności, wymioty, biegunka czy bóle brzucha. Dzieje się tak, ponieważ antybiotyki, oprócz zwalczania bakterii chorobotwórczych, mogą wpływać na naturalną florę bakteryjną jelit, zaburzając jej równowagę. W celu zminimalizowania tych dolegliwości, zaleca się przyjmowanie antybiotyku w trakcie posiłku lub popijanie go dużą ilością wody.
Niektórzy pacjenci mogą doświadczać reakcji alergicznych, które mogą przybierać różne formy, od łagodnej wysypki skórnej po ciężkie reakcje anafilaktyczne. W przypadku wystąpienia jakichkolwiek objawów sugerujących reakcję alergiczną, takich jak swędzenie, pokrzywka, obrzęk twarzy lub trudności w oddychaniu, należy natychmiast przerwać przyjmowanie leku i skontaktować się z lekarzem lub udać się na pogotowie. Jest to sytuacja wymagająca natychmiastowej interwencji medycznej.
Oto niektóre z możliwych skutków ubocznych, które mogą wystąpić podczas antybiotykoterapii:
- Zaburzenia żołądkowo-jelitowe: nudności, wymioty, biegunka, bóle brzucha, niestrawność.
- Reakcje alergiczne: wysypka, świąd, pokrzywka, obrzęk naczynioruchowy, trudności w oddychaniu, anafilaksja.
- Grzybicze nadkażenia: szczególnie jamy ustnej (pleśniawki) lub pochwy u kobiet, spowodowane zaburzeniem równowagi mikroflory.
- Bóle głowy, zawroty głowy.
- Zmiany w obrazie krwi (rzadko).
- Uszkodzenie wątroby lub nerek (bardzo rzadko, zazwyczaj przy długotrwałym stosowaniu lub u osób z istniejącymi problemami z tymi narządami).
Ważne jest, aby poinformować lekarza o wszystkich przyjmowanych lekach i istniejących schorzeniach przed rozpoczęciem antybiotykoterapii. Lekarz dobierze najbezpieczniejszy i najskuteczniejszy antybiotyk, minimalizując ryzyko wystąpienia działań niepożądanych. W przypadku wystąpienia jakichkolwiek niepokojących objawów, należy niezwłocznie skonsultować się z lekarzem prowadzącym. Nie należy samodzielnie modyfikować dawki ani przerywać leczenia bez konsultacji medycznej, ponieważ może to prowadzić do poważnych konsekwencji zdrowotnych.
Zapobieganie nawrotom zapalenia okostnej zęba po antybiotykoterapii
Po zakończonej antybiotykoterapii kluczowe jest podjęcie działań mających na celu zapobieganie nawrotom zapalenia okostnej zęba. Podstawą jest utrzymanie doskonałej higieny jamy ustnej. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, codzienne nitkowanie przestrzeni międzyzębowych oraz stosowanie płynów do płukania jamy ustnej z antybakteryjnym działaniem mogą znacząco zmniejszyć ryzyko rozwoju infekcji bakteryjnych. Profesjonalne czyszczenie zębów w gabinecie stomatologicznym, wykonywane regularnie co 6 miesięcy, pomaga usunąć kamień nazębny i płytkę bakteryjną, które są głównymi przyczynami stanów zapalnych.
Konieczne jest również regularne uczęszczanie na wizyty kontrolne do stomatologa. Lekarz może wcześnie wykryć ewentualne problemy, takie jak próchnica, choroby dziąseł czy niedostateczna higiena, które mogą prowadzić do rozwoju zapalenia okostnej. Wczesna interwencja stomatologiczna jest kluczowa dla zapobiegania poważniejszym komplikacjom. Stomatolog może również udzielić wskazówek dotyczących prawidłowej techniki szczotkowania i nitkowania, a także dobrać odpowiednie produkty do higieny jamy ustnej, dopasowane do indywidualnych potrzeb pacjenta.
Oprócz dbałości o higienę jamy ustnej, istotne jest również zwrócenie uwagi na ogólny stan zdrowia. Zbilansowana dieta bogata w witaminy i minerały, unikanie palenia tytoniu oraz ograniczenie spożycia cukrów prostych wspierają układ odpornościowy i ogólną kondycję organizmu, co przekłada się na jego zdolność do walki z infekcjami. Osoby cierpiące na choroby przewlekłe, takie jak cukrzyca, powinny szczególnie dbać o wyrównanie poziomu cukru we krwi, ponieważ wysoki poziom glukozy może sprzyjać rozwojowi infekcji bakteryjnych. W przypadku zauważenia jakichkolwiek niepokojących objawów w jamie ustnej, takich jak ból, obrzęk czy zaczerwienienie dziąseł, należy niezwłocznie skonsultować się ze stomatologiem.