Skąd biorą się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po twarz i okolice intymne. Ich obecność często budzi niepokój i pytania o pochodzenie. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa, a konkretnie wirus brodawczaka ludzkiego (HPV). Istnieje ponad 100 typów tego wirusa, a różne z nich odpowiadają za powstawanie odmiennych rodzajów brodawek. Zrozumienie mechanizmu przenoszenia i rozwoju tych zmian jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z zanieczyszczonymi powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny i wynosić od kilku tygodni do nawet kilku miesięcy. Uszkodzona skóra, na przykład drobne skaleczenia, otarcia czy pęknięcia, stanowi bramę dla wirusa, ułatwiając mu wniknięcie i namnażanie się w komórkach naskórka. To właśnie nadmierna proliferacja zainfekowanych komórek prowadzi do powstania charakterystycznego, grudkowego wyrostka, który nazywamy kurzajką.
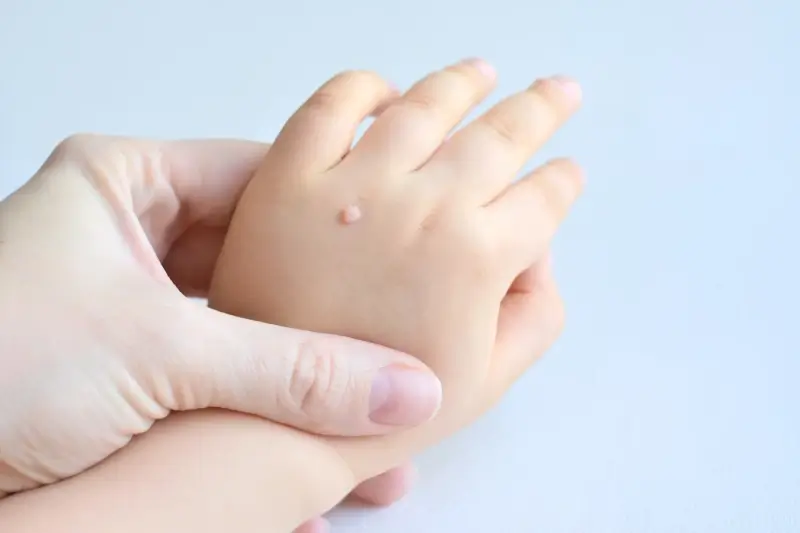
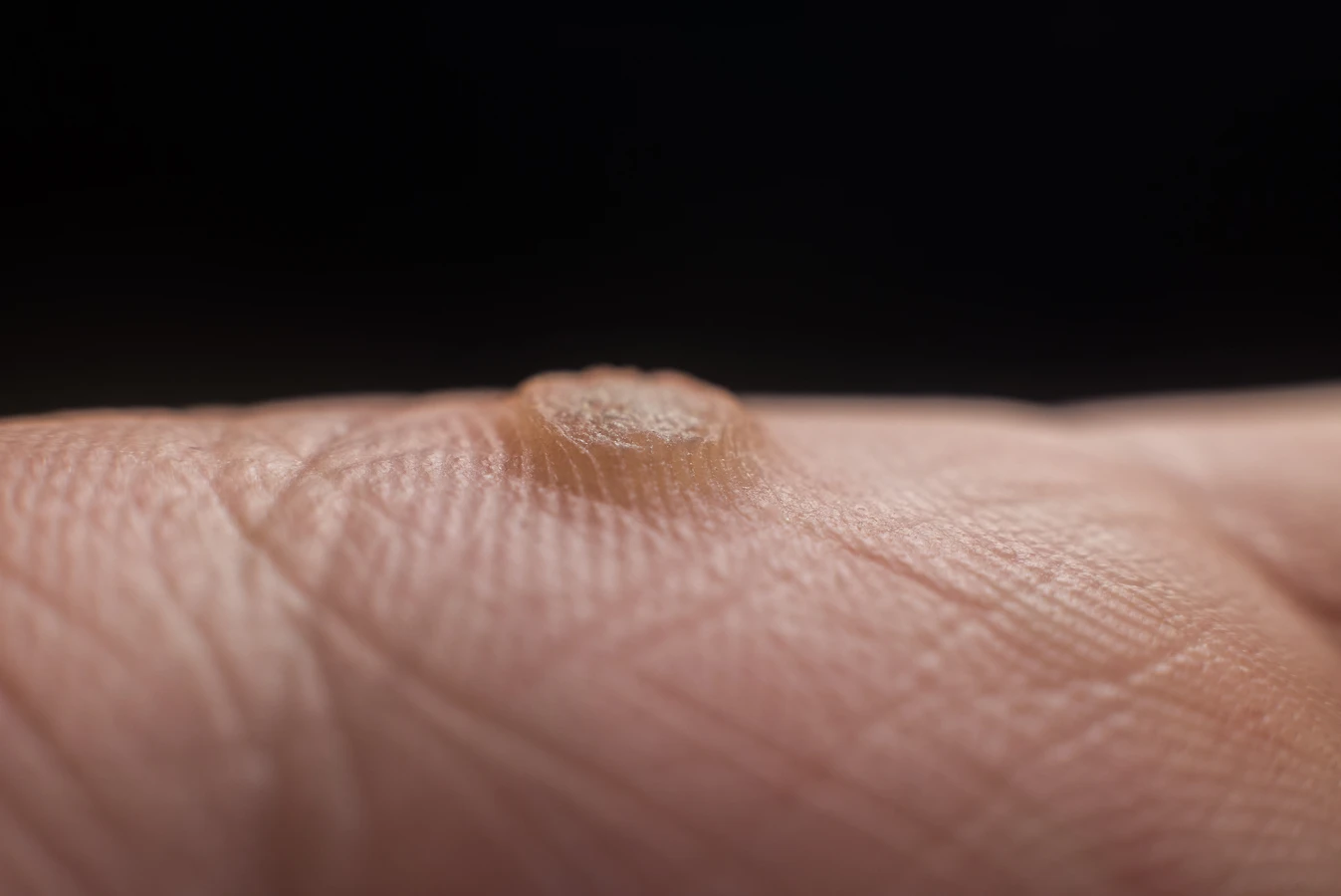
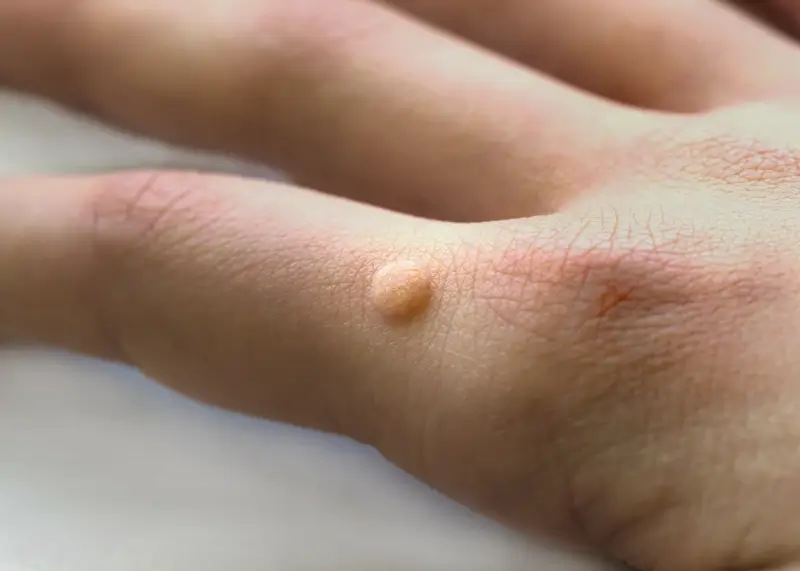
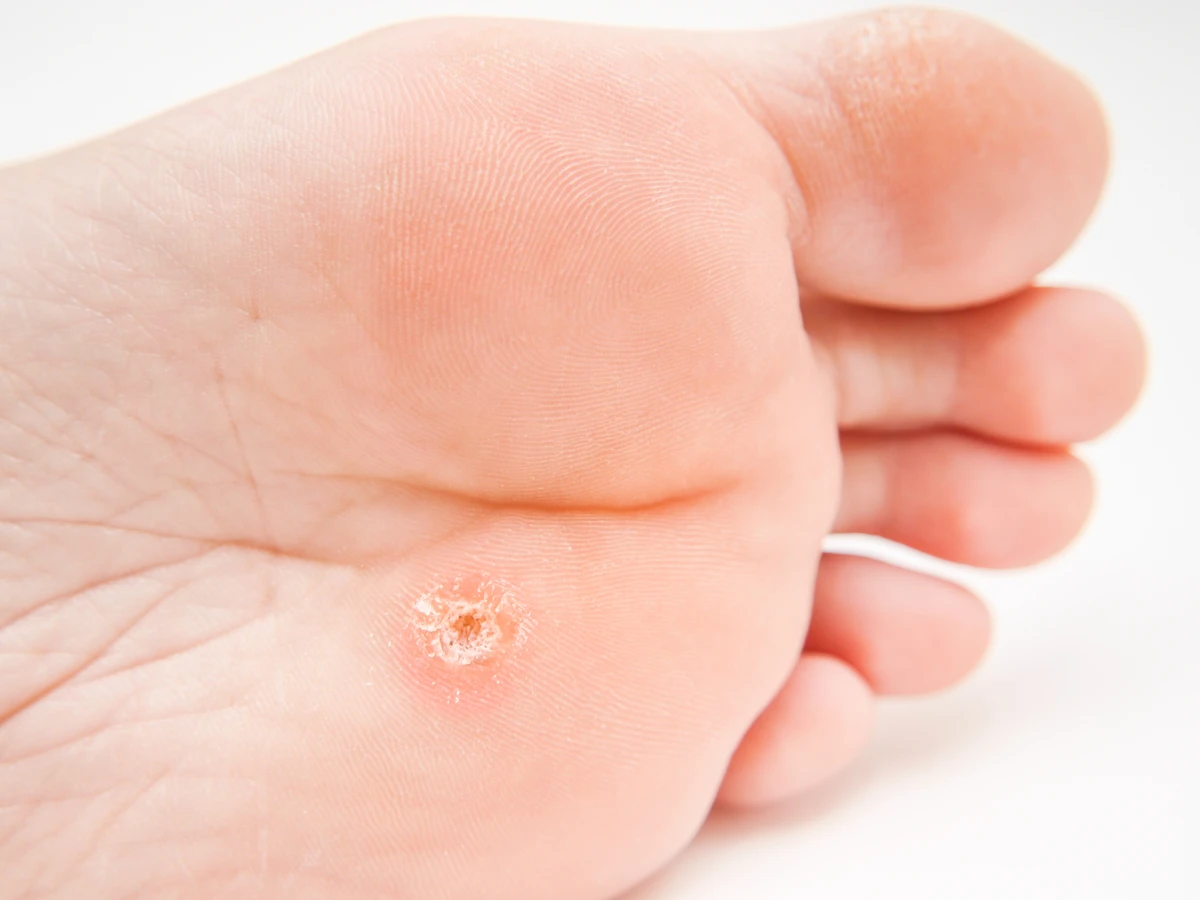
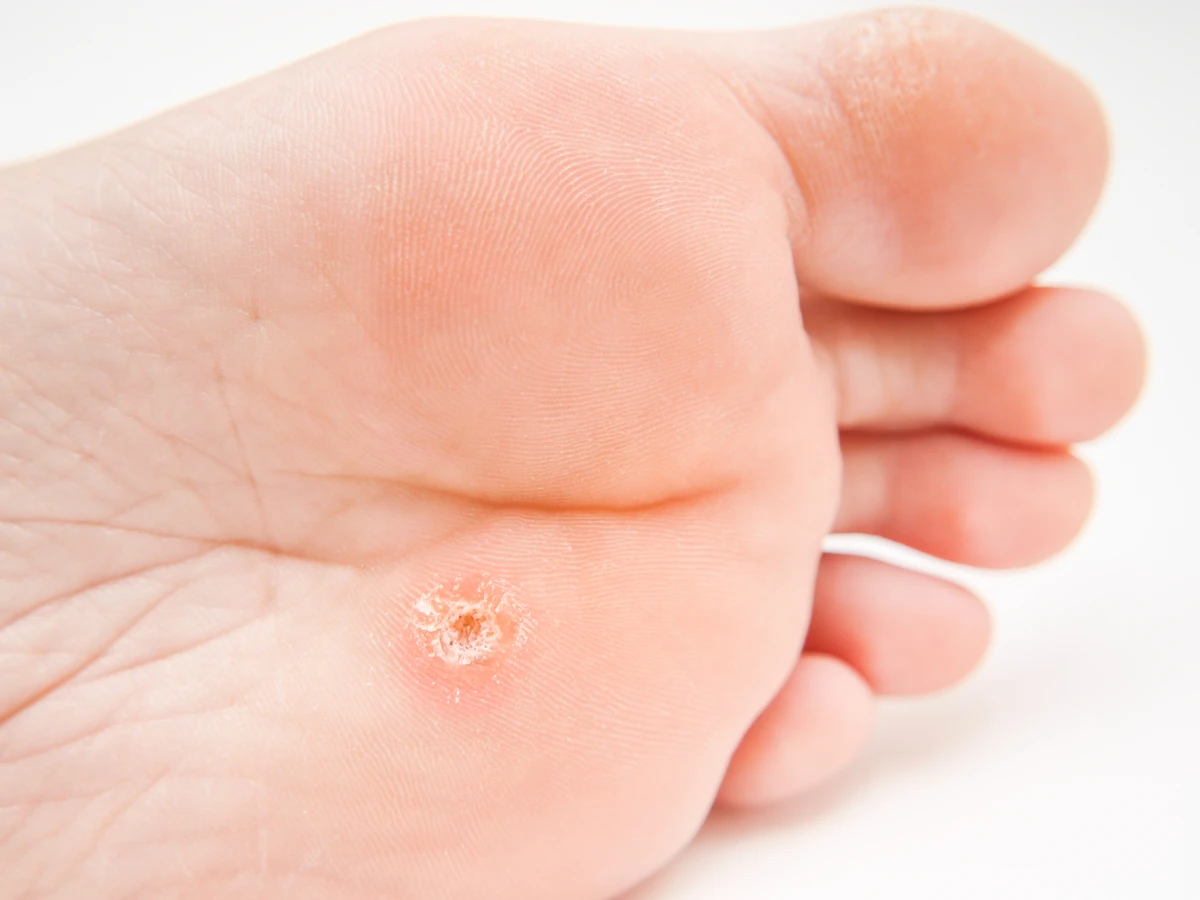
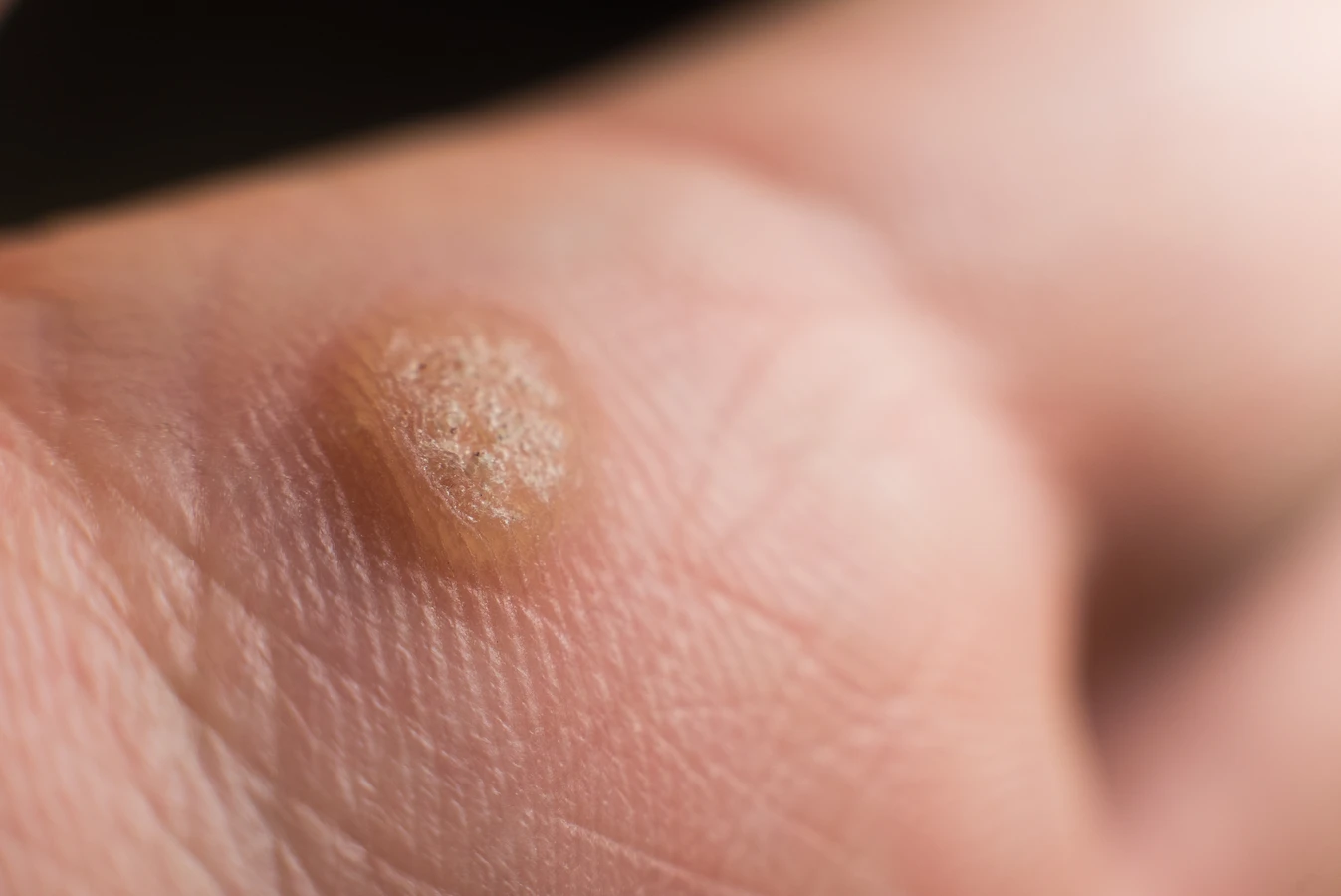
Rozpoznanie kurzajki zazwyczaj nie stanowi większego problemu, choć w niektórych przypadkach może być mylona z innymi zmianami skórnymi. Typowa kurzajka ma nierównawą, chropowatą powierzchnię, często przypominającą kalafior. Kolor może być zbliżony do koloru skóry, białawy lub lekko brązowawy. Lokalizacja jest bardzo zróżnicowana – najczęściej spotykamy je na palcach, dłoniach, stopach (zwłaszcza na podeszwach, gdzie mogą być bolesne przy chodzeniu i nazywane kurzajkami podeszwowymi), łokciach czy kolanach. Niektóre typy wirusa HPV mogą powodować powstawanie brodawek płaskich, które są mniejsze, gładsze i często występują w większej liczbie, szczególnie na twarzy i rękach u dzieci. Brodawki na stopach, ze względu na ucisk podczas chodzenia, mogą wrastać w głąb skóry, co nadaje im twardy, czarny punkt w środku – są to zatkane naczynia krwionośne. Zrozumienie tych różnic jest kluczowe dla odpowiedniego doboru metod leczenia, ponieważ różne typy brodawek mogą wymagać odmiennych podejść terapeutycznych.
Główne przyczyny pojawiania się kurzajek u ludzi
Kluczową i fundamentalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusa brodawczaka ludzkiego, powszechnie znanego jako HPV. Jak wspomniano, istnieje wiele odmian tego wirusa, a każda z nich preferuje inne rejony ciała i wywołuje specyficzne rodzaje brodawek. Wirus ten jest niezwykle rozpowszechniony w populacji, a większość osób w ciągu swojego życia będzie miała z nim kontakt, choć nie u każdego dojdzie do rozwoju widocznych zmian skórnych. Wszystko zależy od indywidualnej odporności organizmu.
Przenoszenie wirusa HPV odbywa się głównie na drodze kontaktowej. Oznacza to, że aby doszło do zakażenia, wystarczy bezpośredni kontakt ze skórą osoby chorej lub kontakt z przedmiotami i powierzchniami, na których wirus przetrwał. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie czy prysznice, stanowią idealne środowisko dla wirusa do przetrwania i rozprzestrzeniania się. Dlatego też często obserwujemy wzmożone występowanie kurzajek u osób korzystających z takich miejsc. Dotykanie poręczy, podłóg czy wspólnych ręczników, a następnie przeniesienie wirusa do drobnego uszkodzenia na własnej skórze, jest najczęstszym scenariuszem zakażenia.
Innym ważnym czynnikiem sprzyjającym rozwojowi kurzajek jest osłabiona odporność organizmu. Kiedy układ immunologiczny jest w dobrej kondycji, jest w stanie skutecznie zwalczyć wirusa HPV i zapobiec rozwojowi brodawek. Jednakże, stany obniżonej odporności, spowodowane na przykład chorobami przewlekłymi, przyjmowaniem leków immunosupresyjnych, stresem, niedoborem snu czy niewłaściwą dietą, mogą ułatwić wirusowi namnażanie się i manifestację w postaci kurzajek. Szczególnie narażone są dzieci, u których układ odpornościowy wciąż się rozwija, a także osoby starsze, u których naturalnie może występować pewne osłabienie odporności. Zrozumienie tych mechanizmów pozwala na podjęcie odpowiednich kroków profilaktycznych, mających na celu wzmocnienie naturalnych barier ochronnych organizmu.
Jak wirus brodawczaka ludzkiego powoduje powstawanie kurzajek
Mechanizm działania wirusa polega na tym, że wnika on do najgłębszych warstw naskórka, gdzie komórki są aktywnie dzielące się. Po zakażeniu, komórki te zaczynają produkować nowe cząsteczki wirusa. Wirus manipuluje również cyklem komórkowym, spowalniając proces różnicowania się komórek naskórka. Normalnie, komórki naskórka dojrzewają i złuszczają się, tworząc barierę ochronną. W przypadku infekcji HPV, ten proces jest zaburzony, a komórki pozostają na powierzchni skóry dłużej, tworząc widoczne wyrośla. Wirus HPV posiada specyficzne białka, które potrafią wpływać na ekspresję genów gospodarza, co prowadzi do tych zmian.
Istotne jest również to, że niektóre typy wirusa HPV mają predyspozycje do infekowania określonych obszarów ciała. Na przykład, typy HPV 1 i 2 często odpowiadają za powstawanie brodawek zwykłych na dłoniach i stopach, podczas gdy typy HPV 3 i 4 mogą powodować brodawki płaskie. Z kolei typy HPV 6 i 11 są częściej związane z powstawaniem brodawek płciowych (kłykcin kończystych), które choć również są wywołane przez HPV, stanowią odrębną kategorię zmian i wymagają innego podejścia diagnostycznego i terapeutycznego. Zrozumienie tej specyficzności typów wirusa jest kluczowe dla lekarzy przy diagnozowaniu i leczeniu różnych form brodawek.
Sposoby przenoszenia się wirusa powodującego kurzajki
Wirus brodawczaka ludzkiego (HPV), który jest sprawcą kurzajek, jest niezwykle łatwo przenoszalny. Głównym sposobem transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Obejmuje to podanie ręki, przytulanie, a także kontakty seksualne w przypadku brodawek w okolicach intymnych. Jeśli na skórze jednej osoby znajdują się aktywne kurzajki, a na skórze drugiej obecne są mikrouszkodzenia, wirus może łatwo przejść i zainicjować infekcję.
Oprócz bezpośredniego kontaktu, wirus HPV może przetrwać na różnych powierzchniach i przedmiotach, stając się źródłem zakażenia pośredniego. Miejsca takie jak publiczne toalety, baseny, sauny, siłownie, a nawet wspólne ręczniki czy dywaniki, mogą być skażone wirusem. Dotknięcie takiej powierzchni, a następnie przeniesienie wirusa do ranki na własnej skórze, jest częstą drogą infekcji, zwłaszcza w przypadku kurzajek na dłoniach i stopach. Wilgotne i ciepłe środowisko, typowe dla wspomnianych miejsc, sprzyja przeżywalności wirusa poza organizmem.
Należy również wspomnieć o możliwości autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną w obrębie tego samego organizmu. Osoba posiadająca kurzajkę, na przykład na palcu, może nieświadomie przenieść wirusa na inne miejsce na ciele podczas drapania, dotykania czy golenia. Szczególnie podatne na taki sposób przenoszenia są dzieci, które często dotykają istniejących zmian i przenoszą wirusa w inne miejsca. To może prowadzić do powstawania nowych kurzajek w miejscach, które wcześniej były wolne od infekcji.
Czynniki zwiększające ryzyko rozwoju kurzajek
Choć wirus HPV jest podstawową przyczyną kurzajek, nie każda osoba zakażona rozwinie widoczne zmiany skórne. Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko pojawienia się i utrzymywania się kurzajek. Pierwszym i kluczowym czynnikiem jest osłabienie układu odpornościowego. Gdy nasz system obronny jest w dobrej kondycji, jest w stanie skutecznie zwalczyć wirusa HPV, zanim ten zdąży wywołać objawy. Stany obniżonej odporności mogą być spowodowane:
- Przewlekłym stresem, który negatywnie wpływa na funkcje immunologiczne.
- Niewłaściwą dietą, ubogą w witaminy i minerały niezbędne do prawidłowego funkcjonowania układu odpornościowego.
- Brakiem snu i przemęczeniem, które osłabiają zdolność organizmu do walki z infekcjami.
- Chorobami przewlekłymi, takimi jak cukrzyca czy HIV/AIDS, które osłabiają ogólną odporność organizmu.
- Przyjmowaniem leków immunosupresyjnych, stosowanych na przykład po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych.
Kolejnym ważnym czynnikiem ryzyka jest uszkodzenie skóry. Wirus HPV najłatwiej przenika przez naskórek, gdy jest on uszkodzony. Drobne skaleczenia, zadrapania, otarcia, pęknięcia skóry (szczególnie na stopach zimową porą), a także maceracja skóry spowodowana długotrwałym kontaktem z wodą, otwierają „furtkę” dla wirusa. Dlatego osoby pracujące w wilgotnym środowisku, wykonujące prace fizyczne narażające skórę na urazy, czy po prostu mające tendencję do suchej, pękającej skóry, są bardziej podatne na infekcje HPV.
Wiek również odgrywa pewną rolę. Dzieci i młodzież często mają bardziej aktywne życie towarzyskie i są bardziej narażone na kontakt z wirusem w miejscach publicznych, takich jak szkoły czy place zabaw. Ich układ odpornościowy może być również mniej wykształcony w zwalczaniu niektórych typów HPV. Z drugiej strony, osoby starsze mogą mieć naturalnie obniżoną odporność, co również zwiększa ryzyko rozwoju kurzajek. Ponadto, osoby, które już posiadają kurzajki, są bardziej narażone na ich rozprzestrzenianie się na inne części ciała poprzez autoinokulację.
Jak rozróżnić kurzajki od innych zmian skórnych
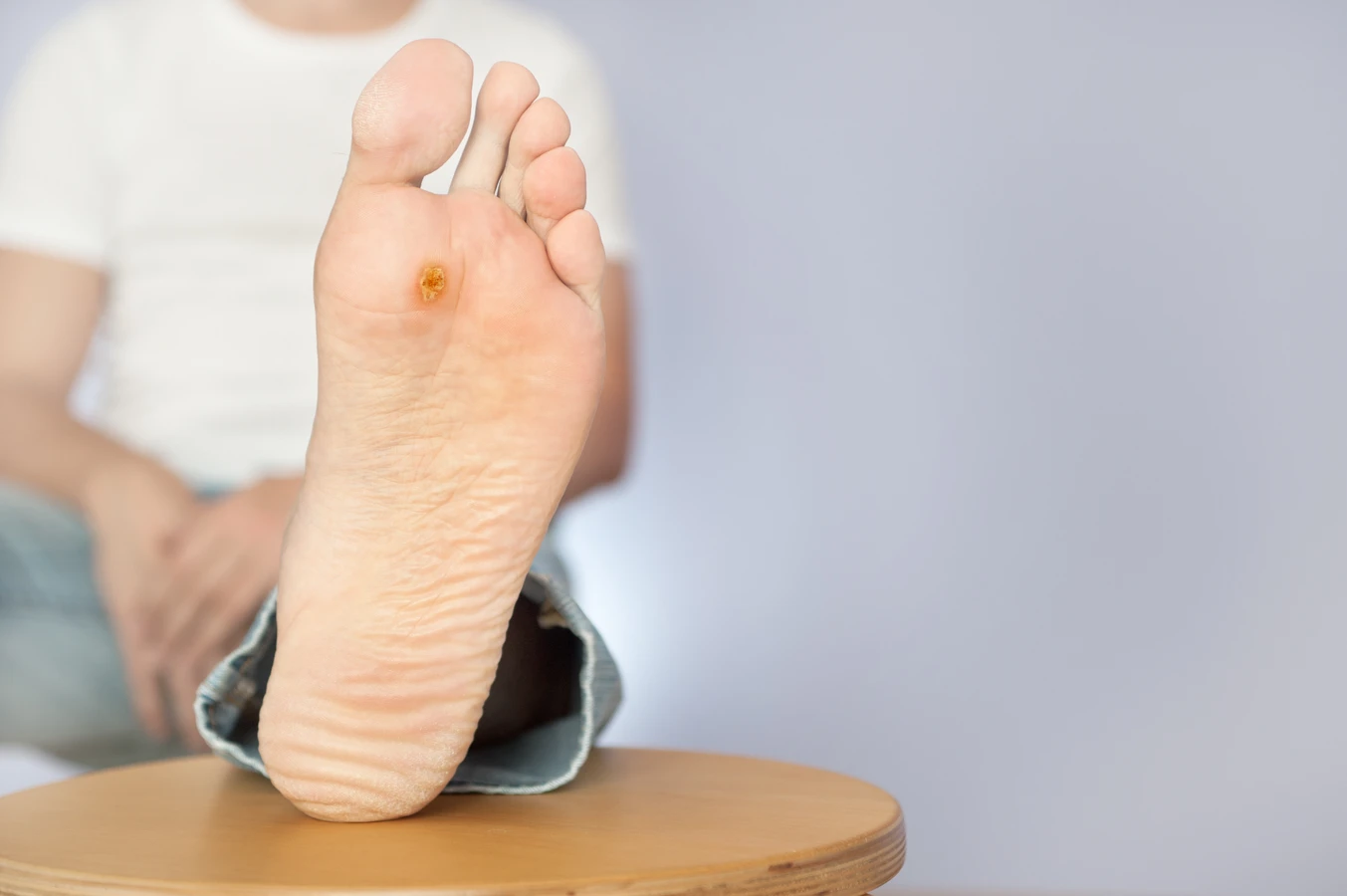
Choć kurzajki mają charakterystyczny wygląd, czasami mogą być mylone z innymi zmianami skórnymi, co może prowadzić do nieprawidłowego leczenia. Kluczową cechą odróżniającą kurzajkę jest jej wirusowe pochodzenie i specyficzna, chropowata powierzchnia, często przypominająca kalafior. Brodawki podeszwowe, zlokalizowane na stopach, mogą być szczególnie trudne do odróżnienia od odcisków, zwłaszcza gdy są głęboko osadzone i pokryte zrogowaciałą skórą. Jednakże, przy bliższym przyjrzeniu się, kurzajki zazwyczaj wykazują obecność drobnych, czarnych kropeczek w środku – są to zatkane naczynia krwionośne, które są charakterystyczne dla brodawek i nie występują w odciskach. Odcisk zazwyczaj ma gładką, błyszczącą powierzchnię i jest wynikiem nadmiernego nacisku lub tarcia.
Inne zmiany skórne, które mogą przypominać kurzajki, to przede wszystkim zmiany bakteryjne lub grzybicze, a także niektóre nowotwory skóry. Brodawki łojotokowe, które pojawiają się zazwyczaj u osób starszych, mają często tłustą, łuszczącą się powierzchnię i mogą przybierać różne kolory – od jasnobrązowego do czarnego. Nie są one jednak wywołane przez wirusa i nie są zaraźliwe. Naskórkowe przerosty, takie jak kurzajki, mogą być również mylone z niektórymi typami raków skóry, zwłaszcza w przypadku nietypowego wyglądu lub szybkiego wzrostu zmiany. Dlatego też, jeśli istnieje jakiekolwiek wątpliwość co do charakteru zmiany skórnej, szczególnie jeśli jest ona bolesna, krwawi, zmienia kolor lub kształt, konieczna jest konsultacja z lekarzem dermatologiem.
Płaskie brodawki, często występujące u dzieci i młodzieży na twarzy i grzbietach dłoni, mogą być mylone z innymi zmianami trądzikowymi lub liszajem płaskim. Mają one zazwyczaj gładką, lekko wypukłą powierzchnię i mogą być liczne. Ich rozpoznanie wymaga często doświadczenia lekarza. W przypadku wątpliwości diagnostycznych, dermatolog może zlecić dodatkowe badania, takie jak dermoskopia (oglądanie zmiany pod powiększeniem) lub w rzadkich przypadkach biopsję, która pozwoli na ostateczne określenie charakteru zmiany skórnej. Precyzyjne rozróżnienie jest kluczowe, ponieważ różne rodzaje zmian skórnych wymagają odmiennego podejścia terapeutycznego.
Znaczenie higieny osobistej w profilaktyce kurzajek
Utrzymanie wysokiego poziomu higieny osobistej jest fundamentalnym elementem w zapobieganiu powstawaniu kurzajek. Regularne mycie rąk, szczególnie po kontakcie z miejscami publicznymi lub po dotknięciu potencjalnie zakażonych powierzchni, znacząco zmniejsza ryzyko przeniesienia wirusa HPV na skórę. Używanie wody i mydła jest najprostszą, ale niezwykle skuteczną metodą usuwania wirusów i bakterii z powierzchni skóry. Warto również pamiętać o dokładnym osuszaniu rąk, ponieważ wilgotne środowisko sprzyja namnażaniu się drobnoustrojów.
Szczególną uwagę należy zwrócić na higienę w miejscach o podwyższonym ryzyku zakażenia, takich jak baseny, siłownie czy sauny. W tych miejscach zaleca się używanie własnych ręczników, klapek pod prysznic i unikanie bezpośredniego kontaktu stóp z podłogą. Po każdym skorzystaniu z takich obiektów, warto dokładnie umyć i osuszyć stopy, a także rozważyć zastosowanie preparatów antybakteryjnych lub antyseptycznych. Dbanie o stan skóry, zapobieganie jej wysuszeniu i pękaniu, również odgrywa ważną rolę. Regularne stosowanie kremów nawilżających, zwłaszcza po umyciu, pomaga utrzymać skórę w dobrej kondycji i chronić ją przed mikrourazami, które mogą stanowić drogę wejścia dla wirusa HPV.
Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, golarki czy pilniki do paznokci, jest kolejnym ważnym aspektem profilaktyki. Te przedmioty mogą łatwo przenosić wirusa z jednej osoby na drugą. W przypadku posiadania kurzajek, należy zachować szczególną ostrożność, aby nie doprowadzić do ich rozprzestrzenienia się na inne części ciała lub na inne osoby. Dbanie o stan paznokci i skórek, a także unikanie obgryzania paznokci czy skubania skórek, może zapobiec tworzeniu się drobnych urazów, przez które wirus może wniknąć do organizmu. Kompleksowe podejście do higieny osobistej stanowi najskuteczniejszą linię obrony przed infekcją HPV i powstawaniem kurzajek.
Odporność organizmu jako bariera ochronna przed kurzajkami
Układ odpornościowy odgrywa kluczową rolę w obronie przed infekcjami wirusowymi, w tym przed wirusem brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek. Silny i sprawnie działający system immunologiczny jest w stanie skutecznie rozpoznać i zwalczyć wirusa HPV, zanim ten zdąży zainfekować komórki naskórka i spowodować rozwój widocznych zmian skórnych. Wartość odporności organizmu jako naturalnej bariery ochronnej jest nie do przecenienia.
Istnieje wiele czynników, które wpływają na siłę układu odpornościowego. Należą do nich przede wszystkim zdrowy styl życia, który obejmuje zbilansowaną dietę bogatą w witaminy, minerały i przeciwutleniacze, regularną aktywność fizyczną, odpowiednią ilość snu oraz unikanie przewlekłego stresu. Witaminy takie jak C, D, A, a także minerały takie jak cynk i selen, odgrywają istotną rolę we wspieraniu funkcji immunologicznych. Regularny ruch poprawia krążenie krwi i limfy, co ułatwia komórkom odpornościowym dotarcie do miejsc potencjalnej infekcji.
Z drugiej strony, osłabienie układu odpornościowego znacząco zwiększa podatność na infekcje HPV i rozwój kurzajek. Stany obniżonej odporności mogą być spowodowane przez różne czynniki, takie jak choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie leków immunosupresyjnych, niedożywienie, nadmierne zmęczenie, a także infekcje wirusowe, takie jak grypa czy HIV. Osoby z obniżoną odpornością są nie tylko bardziej narażone na pierwotne zakażenie HPV, ale również częściej doświadczają nawrotów kurzajek oraz mają trudności z ich leczeniem. Dlatego też, wzmacnianie odporności jest nie tylko kwestią ogólnego zdrowia, ale również istotnym elementem profilaktyki przeciwko kurzajkom.
Jakie są rodzaje kurzajek i ich lokalizacja
Kurzajki, choć wszystkie wywoływane są przez wirusa brodawczaka ludzkiego (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i skutecznego leczenia. Najczęściej spotykanym typem są brodawki zwykłe, znane również jako brodawki dłoni i palców. Mają one zazwyczaj twardą, chropowatą powierzchnię, przypominającą kalafior i mogą występować pojedynczo lub w skupiskach. Często pojawiają się na grzbietach palców, wokół paznokci, a także na łokciach i kolanach.
Brodawki podeszwowe to specyficzny rodzaj kurzajek, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają one w głąb skóry, co może powodować znaczny ból. Ich powierzchnia jest zazwyczaj szorstka, a w środku można zaobserwować charakterystyczne czarne punkciki – są to zatkane naczynia krwionośne. Czasami brodawki podeszwowe mogą tworzyć mozaikowe skupiska, zwane brodawkami mozaikowymi, które są trudniejsze do usunięcia.
Kolejnym typem są brodawki płaskie, które są mniejsze, gładsze i często występują w większej liczbie. Mają one tendencję do pojawiania się na twarzy, szyi, grzbietach dłoni i przedramionach, szczególnie u dzieci i młodzieży. Mogą mieć kolor skóry lub być lekko brązowate. W przypadku brodawek zlokalizowanych w okolicach narządów płciowych, mówimy o brodawkach płciowych, czyli kłykcinach kończystych. Są one wywoływane przez inne typy wirusa HPV niż większość brodawek skórnych i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Warto również wspomnieć o brodawkach nitkowatych, które charakteryzują się cienkim, wydłużonym kształtem i często pojawiają się na twarzy, w okolicy ust, nosa i oczu. Są one zwykle łagodne, ale mogą być uciążliwe estetycznie. Niezależnie od typu i lokalizacji, wszystkie te zmiany skórne mają wspólne podłoże wirusowe, co oznacza, że są zaraźliwe i mogą się rozprzestrzeniać.
Jak wirus HPV wpływa na komórki skóry
Wirus brodawczaka ludzkiego (HPV) wykazuje swoiste powinowactwo do komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus przenosi się do komórek znajdujących się w warstwie podstawnej naskórka. Tam rozpoczyna się jego cykl replikacyjny. Kluczowym mechanizmem działania HPV jest jego zdolność do manipulowania cyklem komórkowym gospodarza, prowadząc do nieprawidłowego wzrostu i różnicowania się zainfekowanych komórek.
Wirus HPV koduje specyficzne białka, takie jak E6 i E7, które odgrywają kluczową rolę w procesie transformacji komórek. Białko E6 wiąże i degraduje białko p53, które jest naturalnym supresorem nowotworów i odgrywa ważną rolę w regulacji cyklu komórkowego oraz apoptozie (programowanej śmierci komórki). Z kolei białko E7 hamuje działanie białka Rb (retinoblastoma protein), które również jest kluczowym regulatorem cyklu komórkowego. Zaburzenie funkcji tych białek prowadzi do utraty kontroli nad podziałami komórkowymi.
Efektem działania wirusa HPV jest niekontrolowane mnożenie się komórek nabłonka. Zainfekowane komórki zaczynają się nadmiernie namnażać i gromadzić na powierzchni skóry, tworząc charakterystyczne wyrośla, czyli brodawki. Proces ten często wiąże się również z zaburzeniami w procesie keratynizacji, czyli tworzenia się keratyny, głównego białka budującego naskórek. W efekcie powstaje nieprawidłowa tkanka o zmienionej strukturze i wyglądzie. Warto zaznaczyć, że większość infekcji HPV jest bezobjawowa i samoograniczająca się, a układ odpornościowy skutecznie eliminuje wirusa. Jednakże, w niektórych przypadkach, zwłaszcza gdy wirus jest bardzo zjadliwy lub układ odpornościowy jest osłabiony, infekcja może prowadzić do rozwoju przewlekłych zmian, w tym brodawek.
Sposoby zapobiegania powstawaniu kurzajek u dzieci
Zapobieganie powstawaniu kurzajek u dzieci opiera się przede wszystkim na edukacji i budowaniu zdrowych nawyków higienicznych od najmłodszych lat. Dzieci, ze względu na swoją aktywność i częsty kontakt z rówieśnikami, są szczególnie narażone na zakażenie wirusem HPV. Kluczowe jest nauczenie dzieci podstawowych zasad higieny, takich jak częste mycie rąk, szczególnie po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety. Warto podkreślać, że mycie rąk jest najskuteczniejszą metodą usuwania wirusów i bakterii.
Szczególną uwagę należy zwrócić na miejsca, gdzie wirus HPV może łatwo się rozprzestrzeniać, takie jak place zabaw, baseny, szatnie czy inne obiekty użyteczności publicznej. W tych miejscach warto zachęcać dzieci do noszenia klapek pod prysznic i unikania dotykania podłogi gołymi stopami. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie i osuszenie stóp. Ważne jest również, aby dzieci nie dzieliły się osobistymi przedmiotami, takimi jak ręczniki, gąbki czy obuwie, ponieważ mogą one stanowić źródło zakażenia.
Wzmacnianie odporności dziecka jest kolejnym istotnym elementem profilaktyki. Zapewnienie dziecku zbilansowanej diety bogatej w warzywa i owoce, regularna aktywność fizyczna na świeżym powietrzu oraz odpowiednia ilość snu, wspierają prawidłowe funkcjonowanie układu odpornościowego. Unikanie nadmiernego stresu i zapewnienie dziecku poczucia bezpieczeństwa również mają pozytywny wpływ na jego odporność. Warto również nauczyć dzieci, aby nie drapały ani nie rozdrapywały istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała (autoinokulacja). W przypadku pojawienia się pierwszych zmian skórnych, należy skonsultować się z lekarzem pediatrą lub dermatologiem, aby dobrać odpowiednią metodę leczenia i zapobiec dalszemu rozprzestrzenianiu się infekcji.