Skąd się biorą kurzajki na stopach?
Kurzajki na stopach, znane również jako brodawki podeszwowe, to powszechny problem dermatologiczny, który może dotknąć każdego, niezależnie od wieku. Choć zazwyczaj niegroźne, potrafią być bolesne, utrudniać chodzenie i stanowić spory dyskomfort estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe w zapobieganiu i skutecznym leczeniu. W niniejszym artykule przyjrzymy się bliżej temu zagadnieniu, wyjaśniając, skąd biorą się kurzajki na stopach, jak je odróżnić od innych zmian skórnych oraz jakie czynniki sprzyjają ich rozwojowi.
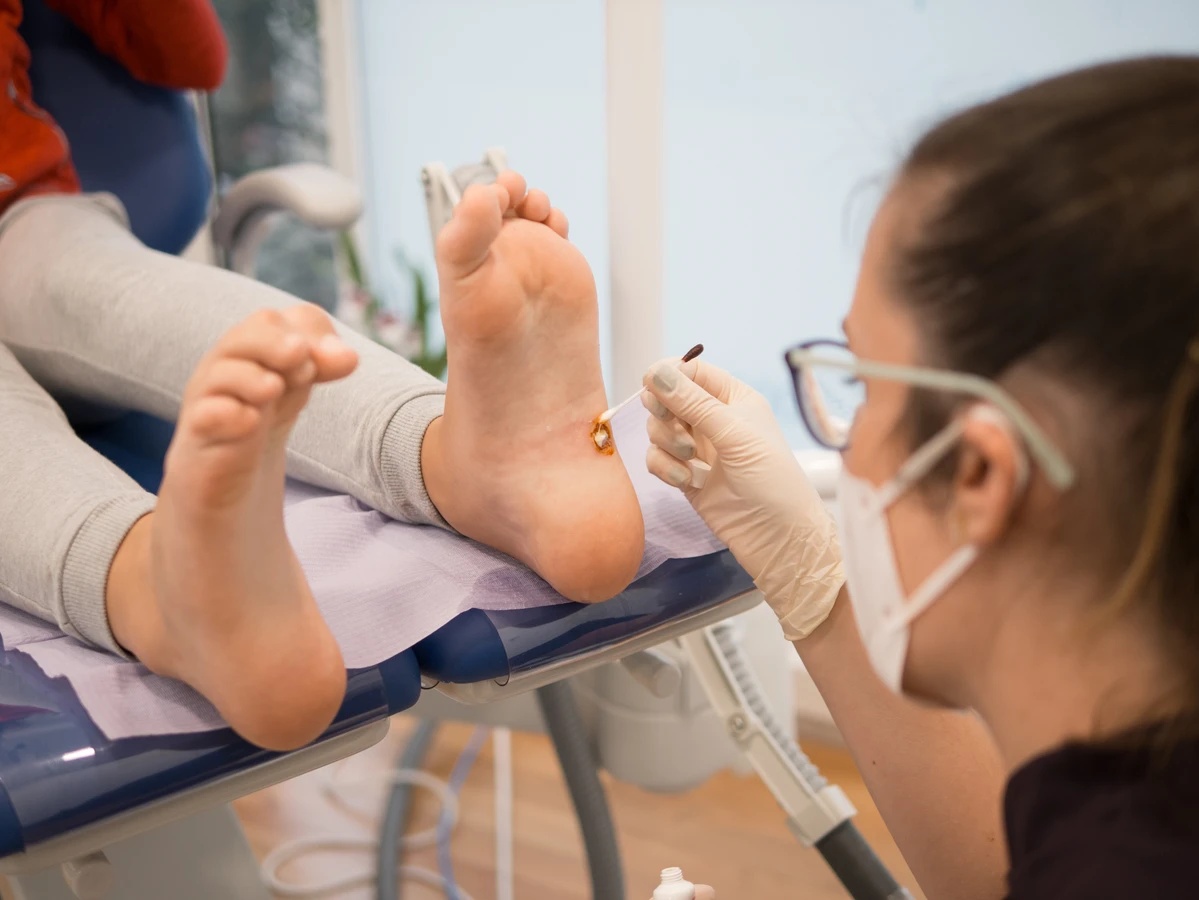
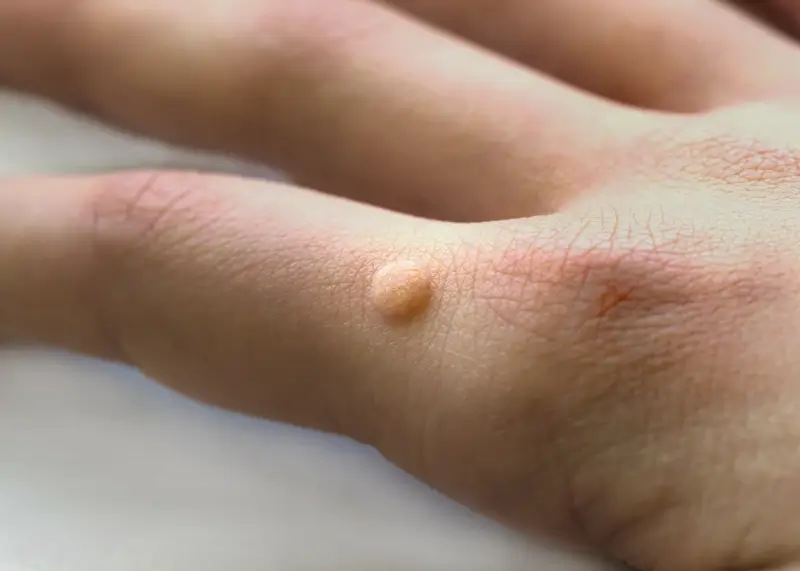
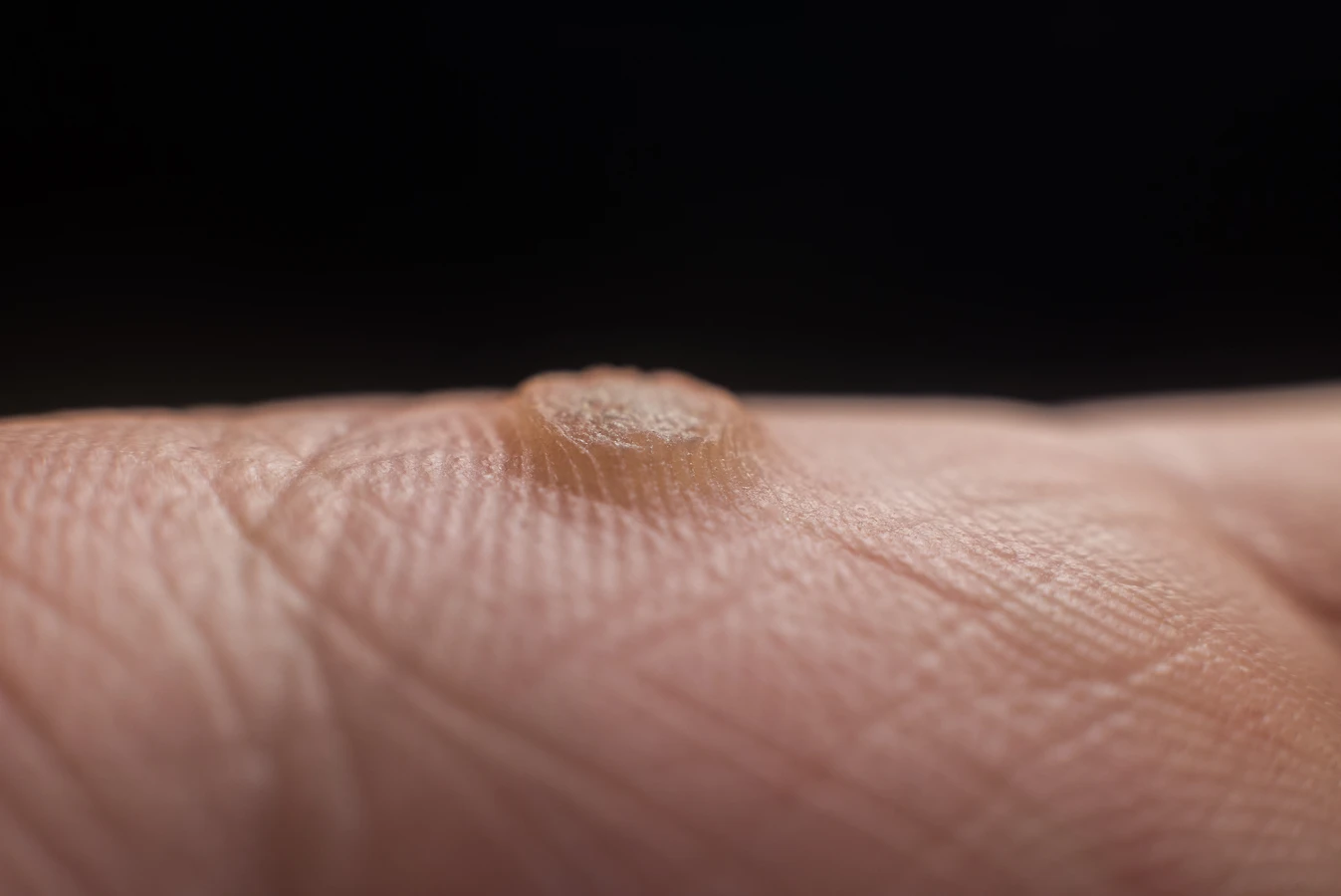
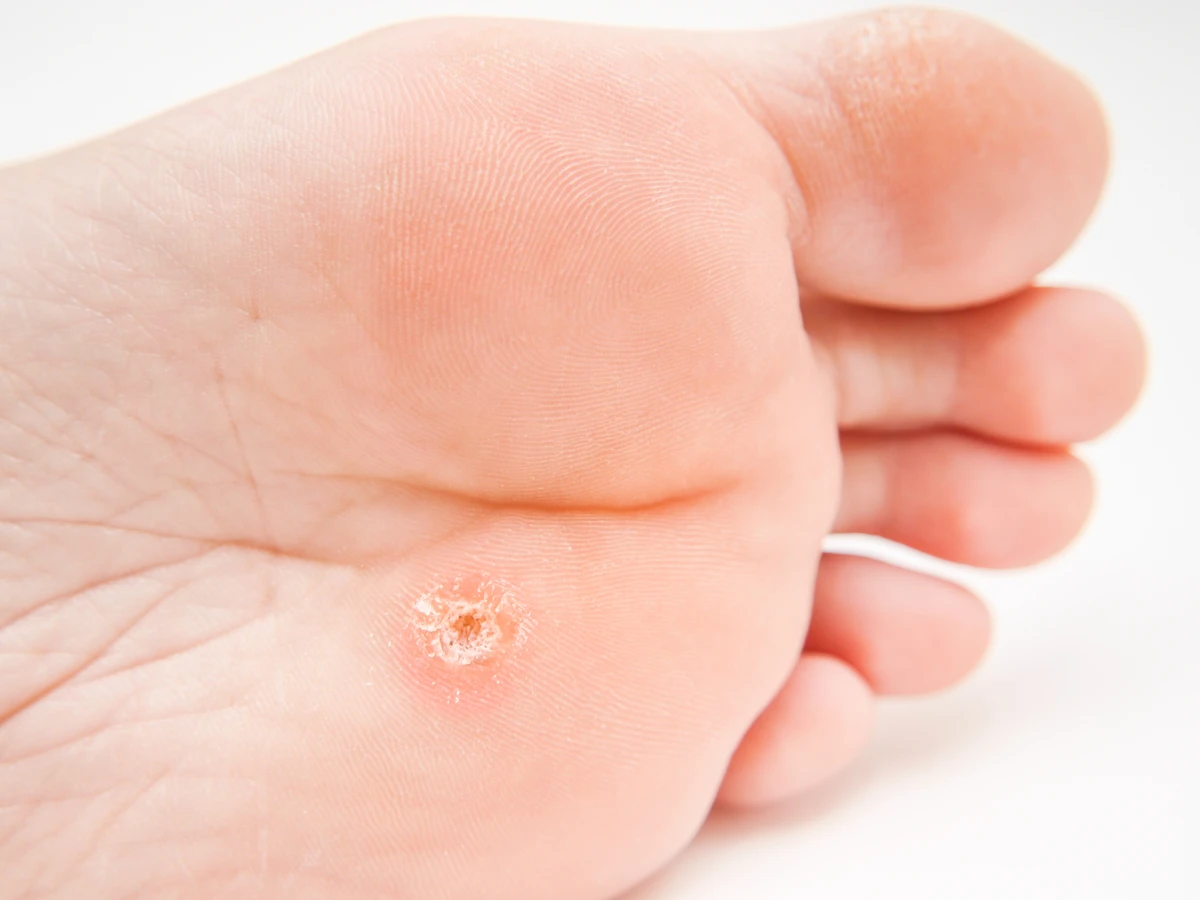
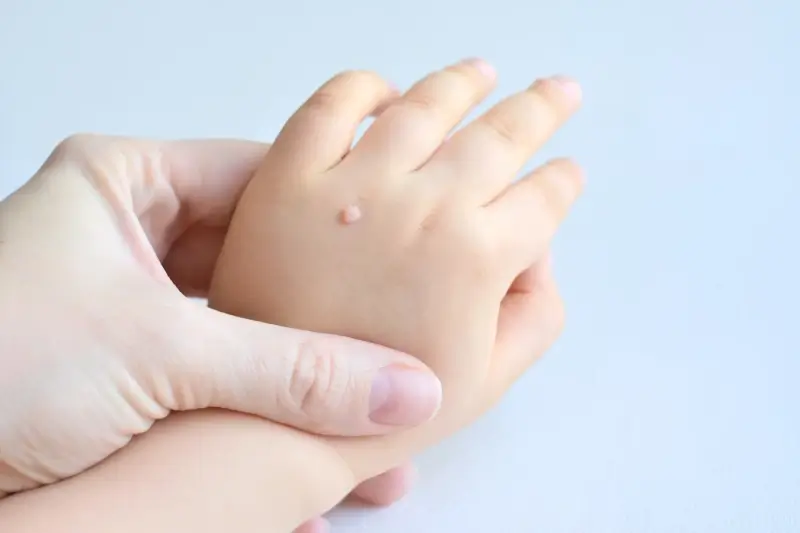
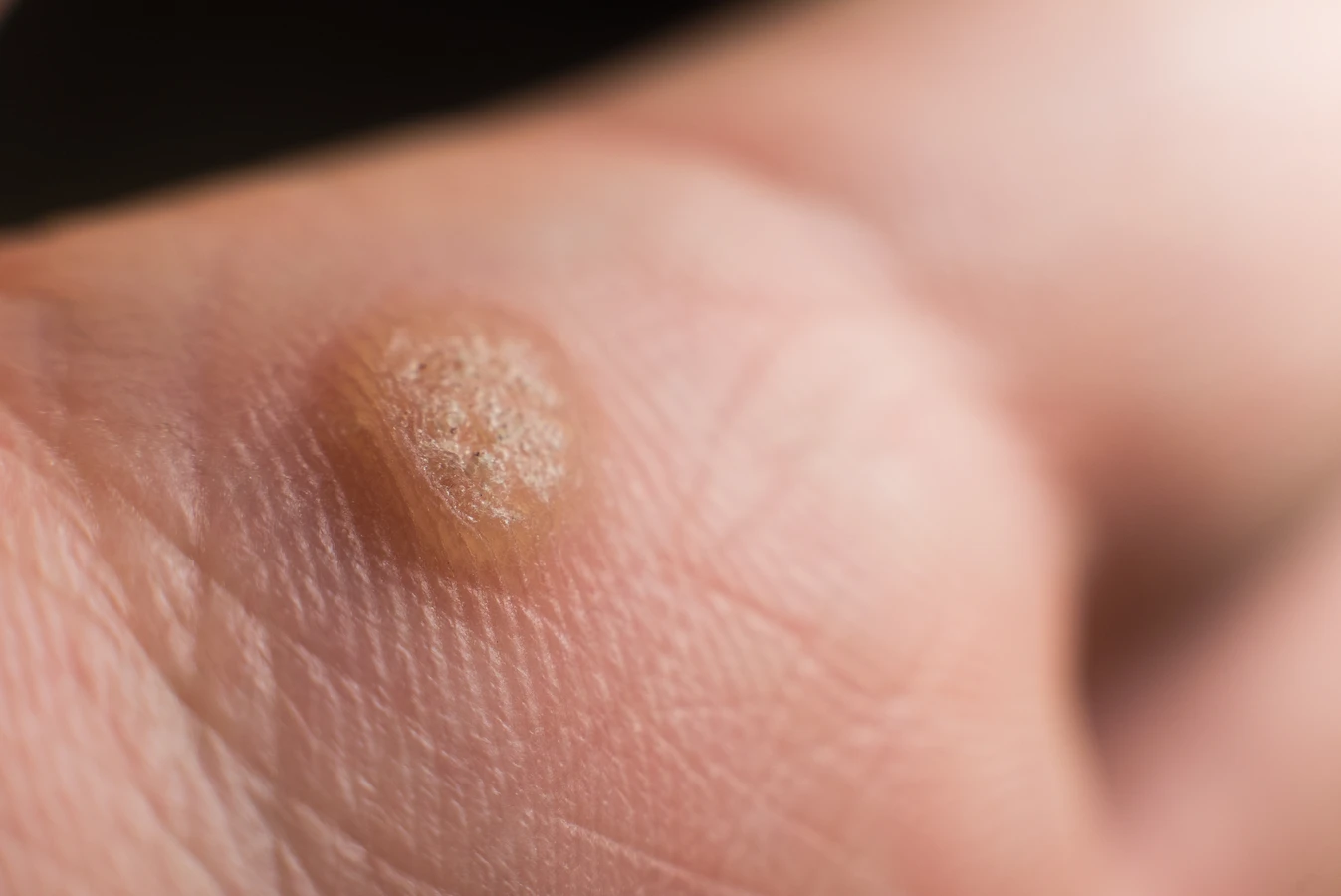
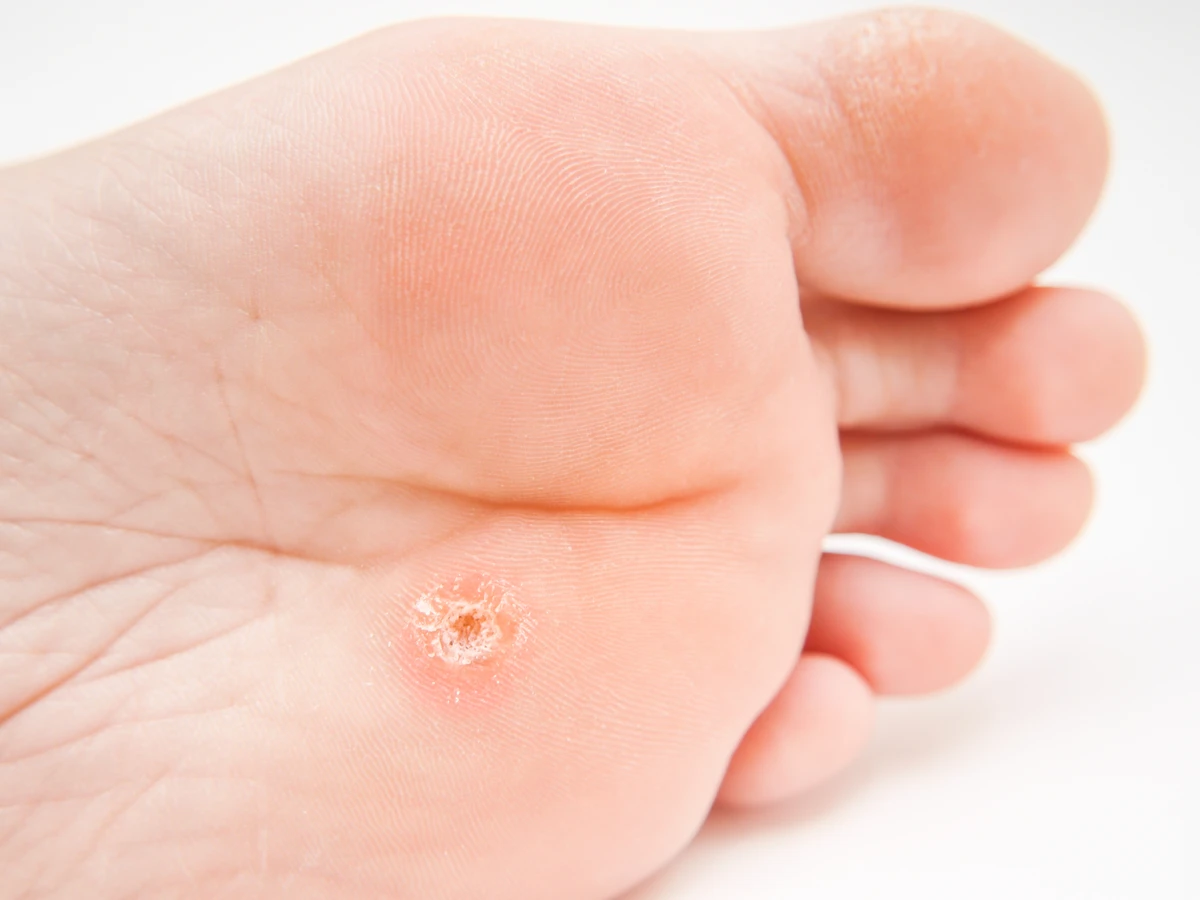
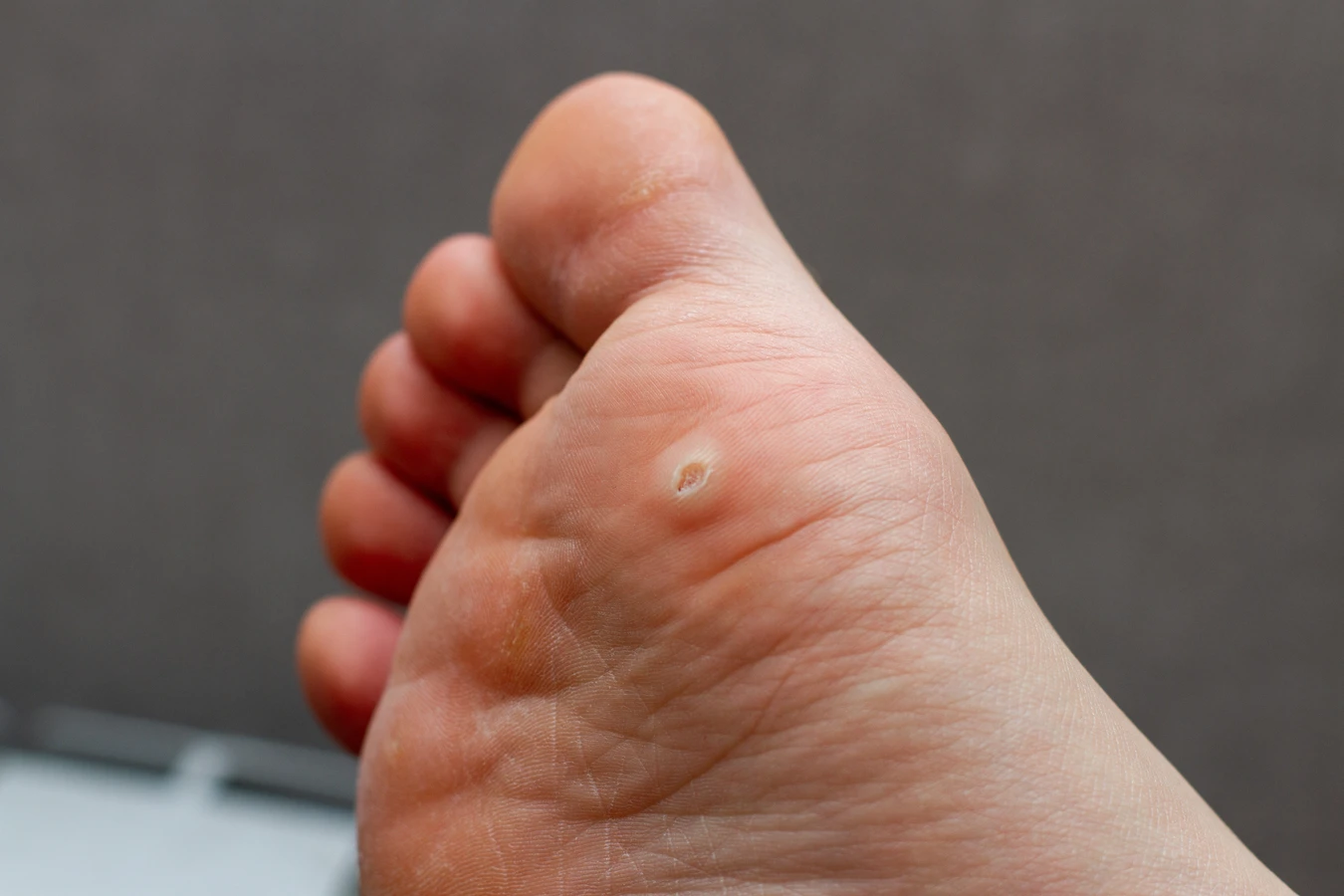
Brodawki podeszwowe charakteryzują się specyficznym wyglądem. Zazwyczaj są to niewielkie, twarde narośla o nierównej powierzchni, które często wrastają do wnętrza skóry pod wpływem nacisku podczas chodzenia. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. mozaikowe brodawki. Często pokryte są zrogowaciałą skórą, a po ich zeskrobaniu można dostrzec drobne, czarne punkciki – są to zatkane naczynia krwionośne, będące charakterystycznym objawem infekcji wirusowej. Umiejscowienie na stopach, szczególnie w miejscach narażonych na ucisk i otarcia, sprzyja powstawaniu bolesnych zmian, które mogą przypominać odciski, jednak w przeciwieństwie do nich, kurzajki zazwyczaj krwawią przy próbie ich usunięcia, a ból nasila się przy ucisku na boki zmiany, a nie od góry.
Najważniejszą informacją dotyczącą przyczyn powstawania kurzajek jest fakt, że są one wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, potocznie zwanego HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a niektóre z nich mają tendencję do atakowania skóry stóp. Warto podkreślić, że sam wirus nie jest groźny i większość osób ma z nim kontakt w ciągu życia, jednak nie u każdego dochodzi do rozwoju zmian skórnych. Kluczowe znaczenie ma tutaj stan układu odpornościowego – u osób z osłabioną odpornością wirus ma większą szansę na namnażanie się i wywołanie infekcji. Szczególną grupą ryzyka są dzieci i młodzież, osoby starsze, a także pacjenci z chorobami autoimmunologicznymi lub przyjmujący leki immunosupresyjne.
Infekcja wirusem HPV przenosi się przez bezpośredni kontakt z zainfekowaną skórą lub przez pośrednie narażenie na wirusa obecnego w środowisku. Miejsca takie jak baseny, sauny, szatnie, prysznice publiczne czy siłownie stanowią idealne środowisko do rozprzestrzeniania się wirusa, ponieważ panuje tam wysoka wilgotność, a skóra jest często narażona na kontakt z zakażonymi powierzchniami. Mikrourazy naskórka, takie jak drobne skaleczenia, otarcia czy pęknięcia skóry, ułatwiają wirusowi wniknięcie do organizmu. Dlatego tak ważne jest dbanie o higienę stóp, unikanie chodzenia boso w miejscach publicznych oraz stosowanie odpowiedniego obuwia, które chroni skórę przed uszkodzeniami i nadmiernym poceniem się.
Kluczowe czynniki sprzyjające rozwojowi kurzajek na stopach
Rozwój kurzajek na stopach nie jest jedynie kwestią przypadkowego kontaktu z wirusem HPV. Istnieje szereg czynników, które znacząco zwiększają ryzyko infekcji i umożliwiają wirusowi zadomowienie się w naskórku. Zrozumienie tych czynników pozwala na podjęcie odpowiednich działań profilaktycznych i zmniejszenie prawdopodobieństwa pojawienia się bolesnych brodawek. Do najważniejszych z nich zaliczamy obniżoną odporność organizmu, uszkodzenia skóry oraz długotrwałe narażenie na wilgoć.
Osłabiony układ odpornościowy jest jednym z głównych winowajców, jeśli chodzi o powstawanie kurzajek. Gdy nasza bariera obronna jest osłabiona, wirus HPV ma ułatwione zadanie wniknięcia do komórek naskórka i rozpoczęcia swojej ekspansji. Przyczynami obniżonej odporności mogą być różne czynniki: przewlekły stres, niedobór snu, nieprawidłowa dieta, choroby przewlekłe, okres rekonwalescencji po infekcjach czy przyjmowanie leków immunosupresyjnych po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych. W takich sytuacjach nawet niewielki kontakt z wirusem może prowadzić do rozwoju brodawek, które u osób z silną odpornością mogłyby zostać zwalczone przez organizm.
Uszkodzenia skóry stóp stanowią otwartą bramę dla wirusa HPV. Drobne skaleczenia, otarcia powstałe od źle dopasowanego obuwia, pęknięcia skóry spowodowane suchością lub maceracją naskórka – wszystkie te mikrourazy ułatwiają wirusowi penetrację w głąb skóry. Szczególnie narażone są osoby, które często doświadczają urazów stóp, np. sportowcy, pracownicy fizyczni czy osoby noszące niewygodne buty. Nadmierne pocenie się stóp, czyli hiperhydroza, również przyczynia się do osłabienia bariery ochronnej skóry. Wilgotne środowisko sprzyja maceracji naskórka, czyniąc go bardziej podatnym na infekcje wirusowe. Dlatego tak ważne jest dbanie o suchość i dobrą kondycję skóry stóp.
Miejsca publiczne o podwyższonej wilgotności to prawdziwe wylęgarnie wirusa HPV. Baseny, sauny, łaźnie, szatnie sportowe, a nawet wspólne prysznice w akademikach czy hotelach to środowiska, w których wirus może przetrwać na wilgotnych powierzchniach. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Wirus może znajdować się na podłogach, matach, a nawet na ręcznikach. Dzielenie się obuwiem czy ręcznikami, choć rzadziej spotykane w kontekście brodawek podeszwowych, również może być drogą przeniesienia infekcji, szczególnie jeśli na skórze znajdują się mikrouszkodzenia. Dlatego zaleca się noszenie klapków w takich miejscach i unikanie kontaktu bosej stopy z potencjalnie zakażonymi powierzchniami.
Jak wirus HPV powoduje powstawanie brodawek na stopach
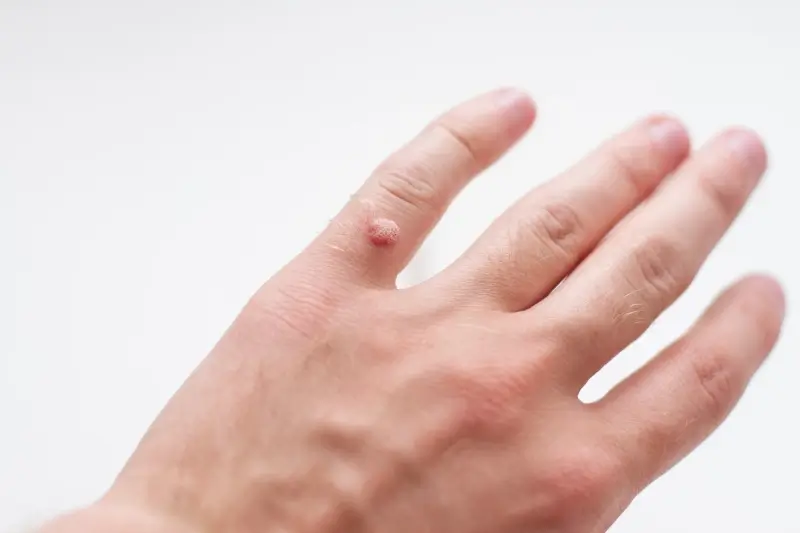
Wirus HPV, po wniknięciu do naskórka poprzez drobne uszkodzenia skóry, dociera do warstwy podstawnej naskórka. Tam zakaża komórki, które są odpowiedzialne za jego regenerację i wzrost. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus powoli namnaża się w komórkach, wykorzystując ich metabolizm do replikacji swojego materiału genetycznego. Nie powoduje on od razu widocznych zmian, co utrudnia wczesne wykrycie infekcji.
Po pewnym czasie, gdy wirus namnoży się w wystarczającej ilości, dochodzi do nieprawidłowego podziału komórek naskórka. Komórki zainfekowane wirusem zaczynają dzielić się w sposób przyspieszony i niekontrolowany, tworząc charakterystyczne wyniosłe zmiany, czyli brodawki. Wirus HPV wpływa również na proces rogowacenia naskórka, prowadząc do jego nadmiernego zgrubienia i powstania twardej, zrogowaciałej warstwy pokrywającej kurzajkę. To właśnie ta zrogowaciała warstwa nadaje kurzajkom ich typowy, szorstki charakter.
Warto zaznaczyć, że wirus HPV jest bardzo odporny i może przetrwać w środowisku przez długi czas. Szczególnie dobrze czuje się w wilgotnych i ciepłych miejscach, takich jak wspomniane wcześniej baseny czy sauny. Z tego powodu zakażenie jest łatwe do przeniesienia i może powracać, nawet po skutecznym wyleczeniu, jeśli wirus nadal jest obecny w otoczeniu lub w organizmie. Ponadto, niektóre typy wirusa HPV mogą pozostawać w uśpieniu w organizmie przez długie lata, aktywując się ponownie w momencie spadku odporności. Ta zdolność do latencji sprawia, że leczenie kurzajek wymaga nie tylko usunięcia istniejących zmian, ale często także wsparcia układu odpornościowego.
Zrozumienie różnic między kurzajkami a innymi zmianami skórnymi na stopach
Często zdarza się, że kurzajki na stopach są mylone z innymi, pozornie podobnymi zmianami skórnymi, takimi jak odciski czy modzele. Chociaż mogą one sprawiać wrażenie podobnych, istnieją pewne kluczowe różnice, które pozwalają na ich prawidłowe zidentyfikowanie. Prawidłowa diagnoza jest niezwykle ważna, ponieważ metody leczenia poszczególnych zmian mogą się od siebie znacząco różnić. Niewłaściwe postępowanie może prowadzić do pogorszenia stanu, bólu lub nawet rozwoju powikłań.
Odciski, zwane również nagniotkami, to zazwyczaj twarde, okrągłe zrogowacenia skóry, które powstają w wyniku nadmiernego, punktowego ucisku lub tarcia. Najczęściej pojawiają się na miejscach, gdzie kości stykają się z obuwiem, np. na palcach lub piętach. W przeciwieństwie do kurzajek, odciski zazwyczaj nie mają charakterystycznych czarnych punkcików w swoim wnętrzu. Ból związany z odciskiem jest odczuwalny głównie podczas ucisku bezpośrednio na jego szczyt. Odciski można próbować usunąć za pomocą domowych sposobów, takich jak moczenie stóp i delikatne ścieranie zrogowaciałej skóry, lub stosując specjalne plastry i preparaty dostępne w aptekach. Ważne jest jednak, aby odróżnić je od brodawek, gdyż próba agresywnego usuwania odcisku, który w rzeczywistości jest kurzajką, może prowadzić do rozsiania wirusa.
Modzele to rozleglejsze obszary zrogowaciałej skóry, które powstają w wyniku długotrwałego, rozproszonego nacisku lub tarcia. Często pojawiają się na podeszwach stóp lub na piętach, zwłaszcza u osób chodzących w niewygodnym obuwiu lub spędzających dużo czasu na nogach. Modzele są zazwyczaj płaskie i niebolesne, chyba że staną się bardzo grube i zaczną powodować dyskomfort. Ich powierzchnia jest zazwyczaj gładka, choć może być lekko chropowata. Podobnie jak odciski, modzele są odpowiedzią skóry na mechaniczne drażnienie i nie są wywoływane przez wirusy. Leczenie polega głównie na eliminacji czynnika drażniącego, stosowaniu kremów zmiękczających i regularnym usuwaniu zrogowaciałego naskórka.
Kurzajki podeszwowe, jak wspomniano wcześniej, mają specyficzne cechy, które odróżniają je od odcisków i modzeli. Charakterystyczne czarne punkciki, które są widoczne po zeskrobaniu powierzchni, to zatkane naczynia krwionośne zainfekowane przez wirusa. Ból przy kurzajkach jest często bardziej uporczywy i odczuwalny przy ucisku na boki brodawki, a nie tylko od góry. Ponadto, kurzajki mogą mieć tendencję do samoistnego rozsiewania się, tworząc nowe zmiany w okolicy lub na innych częściach stopy. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie.
Profilaktyka i zapobieganie powstawaniu kurzajek na stopach
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, istnieje szereg skutecznych metod profilaktycznych, które znacząco zmniejszają prawdopodobieństwo pojawienia się kurzajek na stopach. Kluczem jest unikanie kontaktu z wirusem oraz dbanie o ogólną kondycję skóry stóp i układu odpornościowego. Wprowadzenie tych prostych nawyków do codziennego życia może przynieść znaczące korzyści i uchronić przed nieprzyjemnymi dolegliwościami.
Podstawą profilaktyki jest utrzymanie wysokiego poziomu higieny osobistej i stóp. Regularne mycie stóp wodą z mydłem, dokładne osuszanie, zwłaszcza przestrzeni między palcami, zapobiega nadmiernemu poceniu się i maceracji skóry, które sprzyjają infekcjom. Ważne jest również regularne zmienianie skarpet, najlepiej wykonanych z materiałów oddychających, które odprowadzają wilgoć. Unikanie chodzenia boso w miejscach publicznych, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice, jest absolutnie kluczowe. Zawsze warto nosić ze sobą klapki lub inne obuwie ochronne, aby uniknąć bezpośredniego kontaktu stóp z potencjalnie zakażonymi powierzchniami. Dbanie o stan obuwia – wybieranie butów wykonanych z naturalnych materiałów, które zapewniają dobrą wentylację, oraz unikanie ciasnych i niewygodnych modeli – również ma znaczenie, ponieważ zapobiega powstawaniu mikrourazów skóry.
Wzmocnienie układu odpornościowego jest równie istotne w profilaktyce kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu – wszystko to wpływa na prawidłowe funkcjonowanie naszego systemu obronnego. W okresach zwiększonego ryzyka zachorowań lub spadku odporności, warto rozważyć suplementację witaminami, takimi jak witamina C, D czy cynk, które wspierają działanie układu immunologicznego. W przypadku osób ze stwierdzonymi chorobami autoimmunologicznymi lub przyjmujących leki immunosupresyjne, konsultacja z lekarzem w sprawie strategii zapobiegania infekcjom jest niezbędna.
Warto również pamiętać o odpowiednim nawilżeniu skóry stóp. Sucha, popękana skóra jest bardziej podatna na uszkodzenia i infekcje. Regularne stosowanie emolientów, czyli preparatów nawilżających, pomaga utrzymać skórę w dobrej kondycji, tworząc naturalną barierę ochronną. Unikajmy również dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obcinaczki do paznokci, ponieważ mogą one stanowić drogę przenoszenia wirusa HPV. W przypadku pojawienia się jakichkolwiek niepokojących zmian na stopach, nie należy zwlekać z wizytą u specjalisty, który pomoże szybko zdiagnozować problem i wdrożyć odpowiednie leczenie, zapobiegając ewentualnemu rozsiewaniu się zmian.